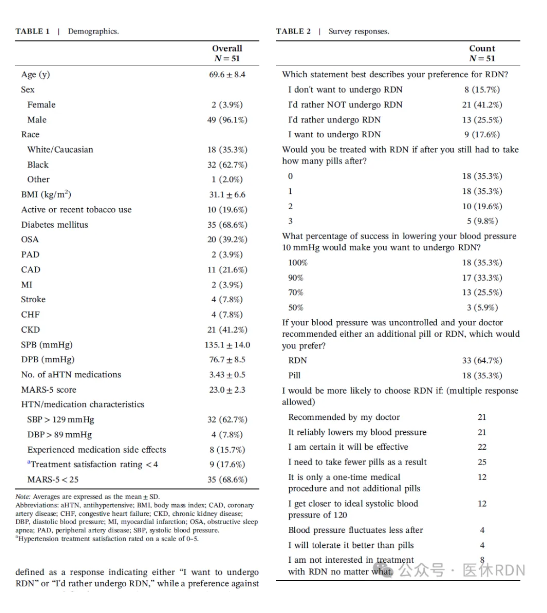
高清无码大尺度!DeepSeek如何看待国内康复产业现状?
来源:医休NNR公众号
作者:康复哥
大家好,我是康复哥,最近很火的DeepSeek相信大家都听说了,小编这段时间特地下载了一下试试,晚上突然灵机一闪,想着这个人工智能是如何看待康复产业的现状呢?于是我们特地设置了几个非常刺激的问题,并且让他尝试带着强烈观点来回答,来看看他是怎么回答的吧。
我们在医休NNR公众号上生成了一个康复行业的AI,便于大家搜索信息与了解资讯,欢迎大家进入公众号主页体验使用~
Q1:国内康复产业现在有多“火”?是真实需求还是资本炒作?
1.火的不是“康复”,而是“伪康复”
现象:资本热捧的“康复”集中在高端设备(如进口机器人、智能硬件)和消费级服务(如运动康复、脊柱矫正),但这些仅覆盖10%的高支付力人群。
矛盾:占据真实需求90%的刚需康复(如脑卒中、术后功能重建)因医保控费、利润低,反而被资本冷落,导致“冰火两重天”。
结论:产业表面繁荣,实则结构性失衡——资本追逐“伪康复”泡沫,刚需人群仍面临“康复荒漠”。
2.“人才荒”本质是「制度性歧视」**
反常识点:中国康复治疗师数量不足(缺口约30万人),但根源并非培养不足,而是职业价值被系统性低估:
收入倒挂:一线治疗师月薪普遍低于6000元,远低于程序员、甚至健身房教练。
职称困境:康复治疗师无独立职称体系,职业上升通道狭窄,人才持续流失。
结果:大量治疗师转行卖保险、做医美,行业陷入“越缺人—越压成本—越留不住人”的死循环。
3.政策红利下的“隐形天花板”
表面利好:政策鼓励社会办医,康复医院数量激增,但3个隐形限制让玩家难突围:
支付端卡脖子:医保对康复项目按“床日付费”,迫使机构压缩单患者服务时间,牺牲质量换规模。
地域垄断:公立医院依托医保优势,虹吸康复患者,民营机构只能争夺剩余市场。
技术“伪创新”:企业为拿补贴扎堆研发同质化设备(如步态训练机器人),却忽视临床真实需求。
预言:未来3年,80%的康复医院将因“低质量扩张”陷入亏损,行业进入洗牌期。
总结:火在表皮,冷在骨髓
国内康复产业的“火”是资本和政策短期共振的产物,但刚需人群获得感低、人才制度缺陷、支付体系扭曲等深层问题,可能让这场“火”快速降温。
破局关键:从“追设备”转向“建生态”(如基层康复网络、人才激励制度),否则繁荣终将昙花一现。
Q2:为什么感觉身边很少有人接受专业康复治疗?
1.康复治疗的“隐形门槛”:文化认知的鸿沟
反常识点:中国人对“康复”的认知普遍停留在“按摩”“理疗”层面,甚至认为“静养”比专业康复更安全有效。
深层原因:
文化惯性:传统观念认为“生病靠医生,恢复靠自己”,忽视康复医学的科学性。
教育缺失:医学院校康复课程占比低,医生对康复的认知不足,导致患者得不到正确引导。
结果:大量患者错过黄金康复期,甚至因错误观念导致二次损伤(如术后长期卧床引发血栓)。
2.支付体系的“隐形歧视”:康复=奢侈品?
反常识点:康复治疗并非“贵”,而是支付体系将其“奢侈品化”:
医保限制:许多康复项目(如言语治疗、作业治疗)不在医保范围内,患者需自费。
报销比例低:即使纳入医保,报销比例也远低于药品和手术,患者负担重。
深层原因:医保控费政策将康复视为“非必要支出”,而非“高性价比投资”(康复可减少二次住院率,长期节省医疗费用)。
结果:普通家庭被迫放弃专业康复,转而选择“土办法”或干脆不治疗。
3.服务体系的“隐形断层”:康复=三甲医院专属?
反常识点:康复治疗并非“稀缺”,而是资源分布极度不均:
三甲医院:康复科床位紧张,排队时间长,普通患者难以及时获得服务。
基层机构:社区康复中心数量少、设备差、人才缺,患者信任度低。
深层原因:政策鼓励康复资源下沉,但缺乏配套激励(如薪酬、职称),导致优质资源向三甲集中。
结果:患者要么挤破头抢三甲资源,要么干脆放弃治疗。
总结:问题不在需求,而在“隐形天花板”
“身边很少有人接受专业康复治疗”并非需求不足,而是**文化认知、支付体系、服务体系三重“隐形天花板”**共同作用的结果。
破局关键:
教育先行:通过科普、媒体宣传提升公众认知。
支付改革:扩大医保覆盖,探索商业保险补充。
资源下沉:激励优质康复资源向基层流动,打造“家门口的康复服务”。
Q3:国内康复医生、治疗师缺口有多大?会导致“服务缩水”吗?
1.缺口不是“数量问题”,而是“结构问题”
反常识点:康复医生和治疗师的缺口并非单纯“数量不足”,而是结构性失衡:
地域失衡:一线城市三甲医院康复科人才饱和,而基层机构(如社区康复中心)人才匮乏。
专业失衡:物理治疗师相对较多,但作业治疗师、言语治疗师、心理康复师严重不足。
深层原因:康复教育资源分布不均,基层机构吸引力低,导致人才向大城市、大医院集中。
结果:即使总量增加,基层和细分领域仍面临“无人可用”的困境。
2.服务“缩水”不是“能力问题”,而是“制度问题”
反常识点:服务质量下降并非因为医生和治疗师能力不足,而是制度性压力导致:
绩效导向:医院为追求经济效益,要求康复科“短平快”服务,压缩单患者治疗时间。
职称困境:康复治疗师无独立职称体系,职业上升通道狭窄,工作积极性受挫。
深层原因:康复医疗的公益属性与医院盈利目标存在矛盾,导致服务质量被牺牲。
结果:患者感受到“流水线式”服务,治疗效果大打折扣。
3.缺口背后的“隐形危机”:人才流失与信任崩塌
反常识点:缺口不仅影响服务质量,还可能引发行业信任危机:
人才流失:低薪酬、高压力、无职业前景,导致大量治疗师转行。
信任崩塌:患者因服务质量下降对康复医疗失去信心,进一步加剧行业困境。
深层原因:行业缺乏长期激励机制,人才和患者“双流失”形成恶性循环。
结果:缺口不仅是“数量问题”,更是行业可持续发展的“生死问题”。
总结:缺口是“冰山一角”,制度变革是破局关键
康复医生和治疗师缺口问题,表面是“数量不足”,实则是结构失衡、制度缺陷、信任危机的综合体现。
破局关键:
资源下沉:通过政策激励,引导人才流向基层和细分领域。
制度改革:建立康复治疗师独立职称体系,提升职业吸引力。
患者教育:提升公众对康复医疗的认知,重建行业信任
Q4:AI、机器人能替代康复治疗师吗?现在有哪些黑科技落地了?
1.AI和机器人不是“替代者”,而是“增强者”
反常识点:AI和机器人的目标并非取代康复治疗师,而是增强其能力:
数据驱动决策:AI可分析患者康复数据,提供个性化治疗建议,但最终决策仍需治疗师把关。
体力辅助:机器人可承担重复性体力工作(如步态训练),但情感支持和心理干预仍需人类完成。
深层原因:康复治疗不仅是技术活,更是“情感活”,AI和机器人无法完全替代人类的同理心和创造力。
结果:AI和机器人将成为治疗师的“超级助手”,而非“竞争对手”。
2.黑科技落地的“隐形门槛”:技术≠临床价值
反常识点:许多康复黑科技(如外骨骼机器人、脑机接口)看似炫酷,但临床价值有限:
成本高昂:一台外骨骼机器人售价超百万,普通机构难以负担。
适应症窄:许多技术仅适用于特定患者(如脊髓损伤),无法满足广泛需求。
深层原因:技术研发与临床需求脱节,导致“为技术而技术”,而非“为患者而技术”。
结果:黑科技更多是“噱头”,而非真正改变行业格局的力量。
3.真正落地的“隐形黑科技”:低成本、高实用性
反常识点:真正改变康复行业的,往往是不起眼的“低科技”:
帮助言语障碍患者进行发音训练,降低治疗师工作负担。
低成本、易操作,适合基层机构。
通过虚拟场景训练患者运动功能,提升康复趣味性。
已在脑卒中康复中广泛应用。
实时监测患者运动数据,帮助治疗师远程调整方案。
低成本、易普及,适合居家康复。
智能穿戴设备:
VR/AR技术:
AI语音助手:
深层原因:这些技术聚焦临床真实需求,以低成本实现高实用性,更易普及。
结果:它们正在悄然改变康复医疗的生态,成为行业发展的“隐形引擎”。
总结:AI和机器人是“工具”,而非“救世主”
AI和机器人在康复医疗中的应用,不应被神化为“替代者”,而应被视为增强治疗师能力的工具。真正推动行业变革的,往往是那些低成本、高实用性的技术,而非炫酷却昂贵的“黑科技”。
未来趋势:
人机协作:治疗师与AI、机器人共同工作,提升效率与疗效。
技术普惠:低成本技术普及,让更多患者受益。
Q5:中风患者用“脑机接口”康复训练是噱头还是真有效?普通人用得起吗?
1.有效但“有限”:脑机接口的“能力边界”被刻意模糊
反常识点:脑机接口并非完全无效,但其疗效被商业宣传刻意夸大:
短期效果:临床试验显示,BCI可帮助部分患者恢复10%-30%的运动功能(如手部抓握),但效果因人而异且可能反弹。
长期局限:BCI无法修复受损神经,仅通过“神经代偿”激活备用通路,疗效天花板明显。
深层原因:资本为吸引投资,将实验室中的“可能性”包装为临床“普适性方案”。
结论:BCI是康复的“辅助工具”,而非“治愈神器”。
2.用不起的真相:成本不在设备,而在“隐形消耗”
反常识点:脑机接口的高成本并非来自硬件,而是持续使用的隐性消耗:
设备费用:一套BCI系统约50-100万元,但真正的门槛是单次使用成本(如电极耗材、算力费用)。
人力成本:每次训练需1-2名专业工程师+1名治疗师配合,人力成本远超传统康复。
深层原因:BCI尚未标准化,需高度定制化服务,难以规模化降低成本。
结论:普通人短期无法负担,未来5年内仍是“富人游戏”。
3.替代性方案:绕过BCI的“低成本破局”
反常识点:普通人无需追逐BCI,已有低成本技术可实现类似效果:
利用虚拟现实刺激大脑镜像神经元,促进功能重组。
设备成本仅数万元,适合基层医院推广。
通过肌肉电信号训练运动功能,单次成本不足BCI的1/10。
效果与BCI接近,但商业价值低导致宣传不足。
肌电生物反馈:
VR镜像疗法:
深层逻辑:商业世界更愿炒作“高溢价黑科技”,而非推广高性价比成熟方案。
总结:要疗效,不要“科技崇拜”
脑机接口对中风康复有一定价值,但性价比极低,普通人不必迷信。
理性选择建议:
轻症患者:优先选择传统康复+肌电生物反馈。
重症患者:在医生指导下,可尝试BCI作为补充手段。
警惕噱头:拒绝为“科幻感”支付溢价,关注临床数据而非概念包装。
未来,只有当BCI实现标准化、自动化、低成本化时,才可能真正惠及大众——而这至少需要10年。
Q6:老年康复、儿童康复、运动康复……哪个领域未来最吃香?
1.老年康复:需求最大,但“吃香”未必
反常识点:老年康复需求虽大,但盈利能力弱,资本兴趣有限:
支付能力低:老年人普遍依赖医保,自费意愿和能力不足。
服务周期长:老年康复需长期投入,回报周期远慢于其他领域。
深层原因:老年康复的公益属性与资本逐利性存在矛盾,导致“叫好不叫座”。
结论:未来可能更多依赖政府投入,而非市场化发展。
2.神经康复:技术门槛高,但“吃香”有限
反常识点:神经康复(如脑卒中、脊髓损伤)虽技术含量高,但市场规模受限:
患者数量少:相比慢性病,神经损伤患者数量有限。
支付压力大:神经康复费用高,医保覆盖不足,患者负担重。
深层原因:技术门槛高导致服务成本高,难以规模化普及。
结论:适合高端机构布局,但难以成为行业主流。
3.儿童康复:政策红利大,但“吃香”有隐忧
反常识点:儿童康复(如脑瘫、自闭症)虽受政策支持,但伦理风险高:
家长期望值高:儿童康复效果难以量化,易引发纠纷。
服务标准缺失:行业鱼龙混杂,劣币驱逐良币现象严重。
深层原因:儿童康复涉及家庭情感,服务失败的成本远高于其他领域。
结论:未来可能面临更严格监管,行业洗牌在所难免。
4.运动康复:看似小众,实则最“吃香”
反常识点:运动康复(如运动损伤、术后康复)看似小众,但商业化潜力最大:
支付能力强:运动人群普遍年轻、收入高,自费意愿强。
服务周期短:运动康复周期短、见效快,客户粘性高。
跨界融合易:可与健身房、体育赛事、保险等结合,拓展商业模式。
深层原因:运动康复兼具医疗属性和消费属性,更易市场化运作。
结论:未来最可能成为资本追捧的“香饽饽”。
总结:运动康复是“隐形冠军”
四大领域中,运动康复因支付能力强、商业化潜力大、跨界融合易,最可能成为未来最“吃香”的领域。
投资建议:
短期:关注运动康复连锁机构、智能康复设备。
长期:布局“运动康复+保险”“运动康复+赛事”等跨界模式。
Q7:和欧美日相比,中国康复产业差在哪?又有哪些独特优势?
1.差距不在技术,而在“生态”
反常识点:中国与欧美日的差距并非技术落后,而是康复生态不完善:
欧美日:康复医疗与预防、治疗、长期照护无缝衔接,形成完整闭环。
中国:康复医疗孤立存在,与上下游环节脱节,患者体验割裂。
深层原因:中国医疗体系以“治疗为中心”,康复被视为“附属品”,缺乏顶层设计。
结论:技术可以快速追赶,但生态建设需要长期积累。
2.支付体系是“隐形天花板”
反常识点:中国康复产业的支付体系存在双重矛盾:
医保控费:康复项目报销比例低,患者负担重。
商业保险缺位:欧美日康复支付依赖商保,而中国商保渗透率低,支付能力不足。
深层原因:医保控费政策与康复医疗的长周期、高成本特性存在冲突。
结论:支付体系不改革,康复产业难突破。
3.独特优势:后发者的“弯道超车”机会
反常识点:中国康复产业虽起步晚,但拥有三大独特优势:
国家将康复纳入“健康中国2030”战略,政策红利持续释放。
例如,多地试点将康复服务纳入医保,推动行业快速发展。
中国人口基数大,老龄化速度快,康复需求爆发式增长。
例如,中国脑卒中患者数量全球第一,康复市场潜力巨大。
中国互联网普及率高,远程康复、AI辅助治疗等数字化技术更易推广。
例如,居家康复APP在中国快速普及,而欧美日受隐私法规限制进展缓慢。
数字化红利:
市场潜力大:
政策支持强:
深层原因:中国康复产业兼具“规模优势”和“政策红利”,具备弯道超车条件。
结论:未来10年,中国有望成为全球康复产业的重要增长极。
总结:差距是“生态”,优势是“潜力”
中国康复产业与欧美日的差距主要在生态建设和支付体系,但凭借数字化红利、市场潜力、政策支持三大优势,有望实现弯道超车。
Q8:未来5年,康复产业会是什么样的?
1.从“医院中心”到“居家中心”:康复场景的革命
反常识点:未来5年,康复的主战场将从医院转向家庭:
技术驱动:5G、物联网、AI等技术成熟,使远程康复、智能设备成为可能。
政策支持:国家鼓励居家康复,减轻医院负担。
患者需求:居家康复更便捷、低成本,患者依从性更高。
深层原因:医院康复资源有限,难以满足爆发式增长的需求,居家康复是必然选择。
结论:未来5年,居家康复将成为主流,医院康复退居“二线”。
2.从“治疗康复”到“预防康复”:康复前移的革命
反常识点:康复不再局限于“病后恢复”,而是前移到疾病预防和健康管理:
预防康复:通过运动康复、姿势矫正等手段,预防慢性病和运动损伤。
健康管理:利用可穿戴设备、AI算法,实时监测健康数据,提供个性化康复建议。
深层原因:随着健康意识提升,公众更愿为“防病”买单,康复产业迎来新增长点。
结论:未来5年,康复将与预防医学深度融合,形成“大康复”生态。
3.从“单一服务”到“跨界融合”:商业模式的革命
反常识点:康复产业将打破医疗边界,与保险、健身、养老等领域深度融合:
康复+保险:保险公司推出康复保险产品,覆盖康复费用,降低患者负担。
康复+健身:健身房引入康复课程,吸引亚健康人群,拓展收入来源。
康复+养老:养老机构嵌入康复服务,提升老年人生活质量。
深层原因:单一康复服务盈利有限,跨界融合可拓展市场空间,提升盈利能力。
结论:未来5年,康复产业将涌现一批跨界创新企业,重塑行业格局。
总结:未来5年,康复产业将迎来“三重革命”
场景革命:从医院到家庭,居家康复成为主流。
前移革命:从治疗到预防,康复与健康管理深度融合。
模式革命:从单一到跨界,康复与保险、健身、养老等领域协同发展。
Q9:康复器械的未来是什么?
1.从“高精尖”到“平民化”:康复器械的普惠革命
反常识点:未来康复器械的发展方向并非一味追求“高精尖”,而是低成本、易操作、广覆盖:
技术降维:通过模块化设计、开源硬件等技术,降低器械制造成本。
场景适配:开发适合家庭、社区使用的轻量化器械,替代昂贵的医院设备。
深层原因:高精尖器械虽炫酷,但难以普及,康复器械的未来在于“让普通人用得起”。
结论:未来5年,康复器械将迎来“平民化”浪潮,惠及更多患者。
2.从“单一功能”到“智能生态”:康复器械的数字化革命
反常识点:康复器械不再是孤立工具,而是智能康复生态的核心节点:
数据互联:器械通过物联网实时上传患者数据,供AI分析并优化治疗方案。
远程操控:治疗师可远程调整器械参数,实现“无人化”康复服务。
深层原因:数字化技术使康复器械从“硬件”升级为“智能终端”,提升服务效率与效果。
结论:未来5年,康复器械将成为智能康复生态的“基础设施”。
3.从“医疗属性”到“消费属性”:康复器械的市场革命
反常识点:康复器械将突破医疗场景,进入消费级市场:
家庭健身:智能跑步机、力量训练器等器械融入康复功能,吸引亚健康人群。
职场健康:办公椅、键盘等日常用品加入康复设计,预防职业病。
深层原因:健康意识提升催生消费级康复需求,器械企业需打破“医疗边界”寻找新增长点。
结论:未来5年,康复器械将从小众医疗市场走向大众消费市场。
总结:康复器械的未来是“普惠、智能、消费化”
普惠化:低成本、易操作的器械将惠及更多患者。
智能化:器械成为智能康复生态的核心节点。
消费化:康复功能融入日常用品,拓展消费级市场。
大家觉得这个回答怎么样?


本文2025-02-17 11:22:21发表“医休观点”栏目。
本文链接:https://www.yixiuqixie.com/article/667.html
阅读排行
- 加速注射笔产能布局,英捷信医疗顺利完成数千万元A轮融资
- 康复住院病案首页现存问题:主要诊断选择错误、遗漏、不规范、手术操作编码遗漏、入院病情与出院诊断不一致
- 健适医疗完成2500万美元战略融资,进一步增强企业产品研发能力和发展运营模式
- 靠大单品融资超13亿元,这家关节植入物制造商16年只做一个产品
- 拥有28家康复医院的明州医疗,面对医保违规问题也束手无策
- 基于运动想象范式,搭建独特算法,韶脑科技有望将脑卒中康复周期缩短1/3
- 射频消融+左心耳结扎术后患者死亡,医院被索赔27.5万元
- 收藏!RDN一般手术操作步骤
- 房颤消融:“冷-热-光-电”的交相辉映
- 三明试点某康复科工分表曝光,一小时绩效5块钱!网友辣评:我还不如去干东郊到家