国内RDN器械的临床数据特色及RDN适应人群探讨
来源:【医休RDN-公众号】
作者:医休哥
1、Iberis-HTN研究
1.1设备特点
Iberis—HTN研究采用的Iberis⑩多电极肾动脉射频消融导管和多通道肾动脉射频消融仪由中国上海百心安公司下属的AngioCare安通医疗提供。
Iberis@多电极肾动脉射频消融导管凭借其自膨式头端设计和连续分布的4电极结构,不仅具备较强的径向支撑力还显著提升了消融效率。此外,导管外径<4Fr,能够兼容6 Fr指引导管和0.355 6mm导丝,这种设计使其对不同直径、不同形状的肾动脉适应性良好。
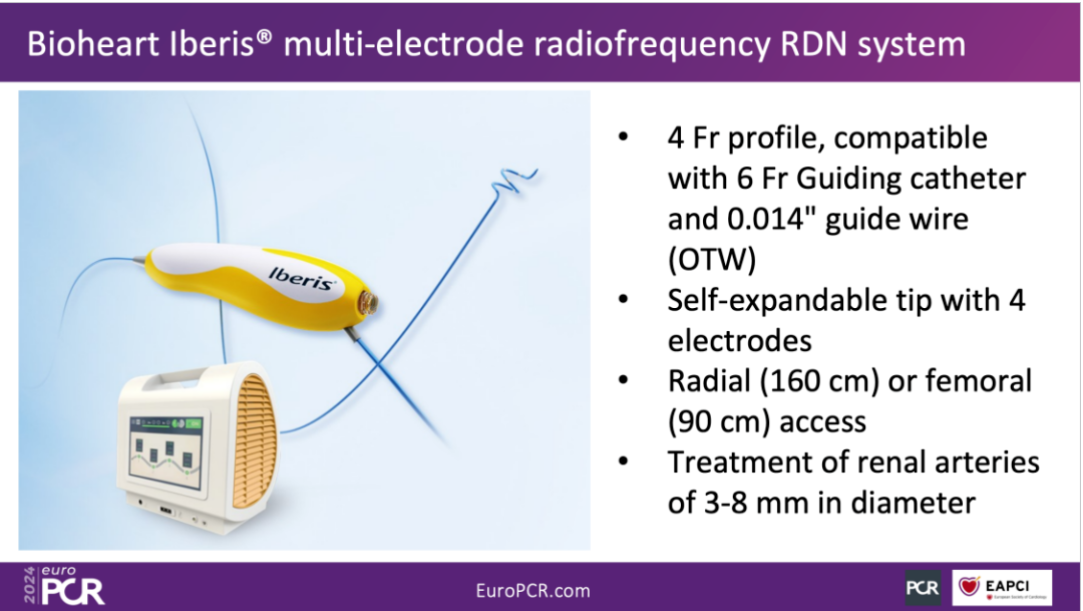
Iberis⑩多电极射频消融导管同时具备经桡动脉和经股动脉人路的能力,是目前唯一能够经桡动脉行RDN治疗的导管产品。
相较于传统的股动脉途径,经桡动脉治疗不仅极大地提高了患者的舒适度,而且降低了多种并发症的风险,如穿刺部位血肿、假性动脉瘤、动静脉瘘以及严重出血等,从而进一步提升了整体治疗的安全性和去肾神经的效率。
1.2临床研究设计
Iberis—HTN研究由中国医学科学院阜外医院牵头,主要研究者为高润霖院士和蒋雄京教授,由国内16家中心在2017年6月一2023年1月共同完成。
该研究是一项前瞻性、多中心、随机、双盲、假手术对照临床试验,旨在评估Iberis—RDN导管系统在原发性高血压患者(经过标准化三联抗高血压药治疗后血压仍未控制)中的治疗有效性与安全性。
研究对象年龄为18~65岁,至少连续4周接受固定药物种类以及品牌的标准化三联抗高血压药治疗但血压仍未达标。采用1:1的随机分配,将患者分为RDN或假手术组。
Iberis—HTN研究的主要有效性终点为术后6个月24小时平均收缩压较基线的变化。
次要有效性终点为术后6个月:
(1)24小时平均舒张压较基线的变化;
(2)诊室血压的控制率[诊室血压<140/90mmHg;
(3)诊室收缩压较基线的变化;
(4)高血压药物种类及剂量的变化。
安全性终点包括手术成功率、手术并发症、全因死亡、主要不良心血管事件以及肾脏不良事件。
1.3研究结果
该研究最终入组217例高血压受试者。其中RDN组105例(98.1%)、假手术组104例(94.5%)完成了6个月的随访。
主要有效性终点结果显示:
相较于假手术组[降低(3.0±13.0)mmHg],RDN组术后6个月平均24小时动态收缩压[降低(13.0±12.1)mmHg]降幅更大。经基线调整后,两组问的收缩压差异为降低9.4 mmHg(95%CI一12.8~一5.9,P<0.001)。
次要有效性终点结果显示:
(1)术后6个月,RDN组24小时平均舒张压较假手术组多降低4.95 mmHg(95%CI一7.49~一2.42,P=0.000 2);
(2)RDN组诊室收缩压和舒张压分别较假手术组多降低6.37 mmHg(95%CI一10.5~一2.3,P=0.0025)和5.11 mmHg(95%CI一8.18~一2.04,P=0.0012);
(3)RDN组诊室血压的控制率显著优于假手术组(55.7%VS 37.7%,P=0.085);
(4)该研究采用尿检评估患者服用抗高血压药的依从性,结果显示两组患者术后6个月和基线服用抗高血压药的种类无统计学差异。
在安全性方面,RDN组中发生3例主要不良心血管事件,2例冠状动脉血运重建,1例患者出现操作相关并发症(穿刺部位血肿,经及时处理后,该患者未遗留后遗症)。假手术组发生1例冠状动脉血运重建。在随访期间,两组均未观察到与器械或手术相关的其他重大安全事件。
1.4数据特色及研究点评
该研究的数据特点主要表现在以下三个方面:
第一,研究采用了24小时动态血压监测作为终点指标,有效排除了白大衣效应,从而更准确地评估了RDN治疗的效果。在数据分析阶段,对有效日问和夜问测量数据提出了明确要求,确保了数据的准确性和可靠性。
第二,Iberis—HTN研究确保了充足的样本量和研究的代表性。研究覆盖16个不同地域的中心,并涵盖了广泛年龄范围(18~65岁)的高血压患者群体。
第三,该研究在保障患者安全的前提下,尽量保持患者术前与术后的服药情况一致,仅在必要情况下进行药物调整,以客观反映降压效果。从术前4周筛选到术后6个月,所有患者均被要求服用指定厂家指定品牌的三种抗高血压药,不得随意更改用药情况,从而避免了不同抗高血压药对患者血压下降的影响。通过尿检等手段,对患者的服药依从性进行了严密监控,确保研究期问患者按规定服药。
2、Netrod-HTN研究
2.1设备特点
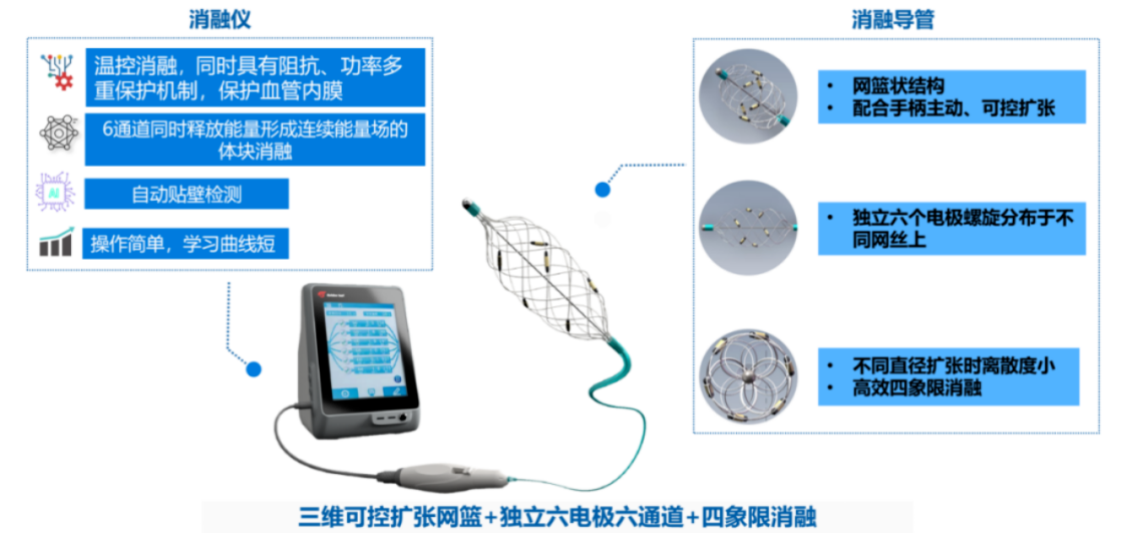
Netrod—HTN研究采用了中国上海魅丽纬叶医疗科技有限公司研发的Netrod⑩网状多电极肾动脉射频消融系统。该系统可以主动控制导管直径,适应不同直径的。肾动脉主干以及分支血管(3~12mm),确保电极高效贴壁,轴向离散度小,从而有效扩大消融区域,使射频能量精准作用至靶点位置。
另外,Netrod@系统的6电极设计呈360°螺旋排布,实现了全方位覆盖,提升了消融效率。同时,该系统为温控消融,具有阻抗、功率多重保护机制,确保安全、稳定的治疗效果。
2.2临床研究设计
Netrod—HTN研究是一项前瞻性、多中心、随机、假手术对照试验,主要研究者为周玉杰教授。采用优效性设计,对已使用大于等于2种抗高血压药且剂量稳定大于等于4周的诊室血压≥150/90 mmHg且<180/110 mmHg、24小时动态血压收缩压≥135mmHg的未被控制高血压患者在知情同意后进行筛选。
所有符合条件的患者首先进入标准化药物(硝苯地平控释片+氢氯噻嗪)的导人期,如血压仍然未达标,则随机分为RDN组和假手术组。
Netrod—HTN研究的主要有效性终点为术后6个月诊室收缩压相对基线水平的变化。
次要有效性终点包括术后6个月:
(1)诊室舒张压相对基线水平的变化;
(2)24小时动态血压相对基线水平的变化;
(3)诊室收缩压达标(90mmHg≤收缩压<140mmHg)患者的百分率;
(4)诊室收缩压下降>5mmHg的比率。
安全性终点为临床试验中的安全性事件发生率,这些事件包括但不限于:肾动脉狭窄或夹层、穿刺部位并发症、严重的血管并发症、重大的心脑血管事件及全因死亡等。
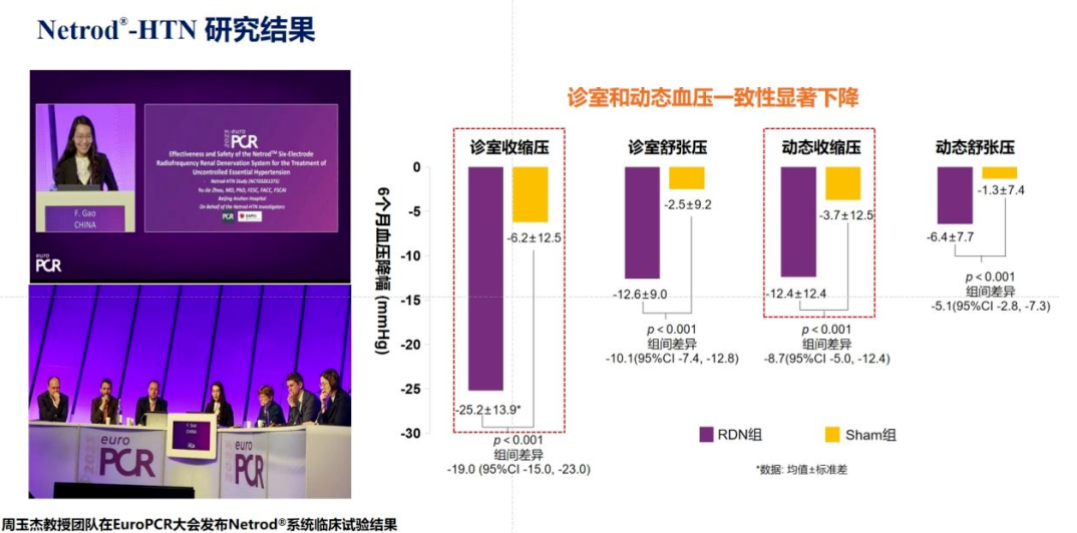
2.3研究结果
Netrod—HTN研究在25个临床中心共人组了205例患者,其中139例患者分配到RDN组,66例患者分配到假手术对照组。
主要有效性终点结果显示:
与基线相比,术后6个月RDN组的诊室收缩压降幅显著优于假手术对照组[降低(25.2±13.9)mmHg VS降低(6.2±12.5)mmHg,P<0.0001]。
次要有效性终点的研究结果显示:
(1)术后6个月诊室舒张压降幅显著优于假手术对照组[降低(12.6±9.0)mmHg VS降低(2.5±9.2)mmHg,P<0.0001];
(2)术后6个月24小时动态血压监测,RDN组的平均收缩压和舒张压降幅也显著高于假手术组[分别为降低(12.4±12.4)mmHgVS降低(3.7±12.5)mmHg,P<0.000 1;降低(6.4±7.7)mrnHg VS降低(1.3±7.4)mmHg,P<0.000 1];
(3)术后6个月时诊室收缩压的达标率在RDN组为64.7%,而假手术对照组为7.7%,两组之间具有显著的统计学差异(P<0.0001);
(4)RDN组术后6个月时诊室收缩压降幅t>5 mmHg的比率都显著高于假手术对照组(93.4%VS 60.0%,P<0.0001)。
在安全性方面,RDN组和假手术对照组均未发生与器械相关的并发症。
2.4数据特色及研究点评
Netrod—HTN研究的优势及其数据特点主要体现在以下几个方面:
首先,Netrod—HTN研究吸取以往RDN研究的经验教训,设置标准药物,建立了药物基线,并通过尿液药物浓度检测来确保患者的服药依从性。这一设计使两组用药情况齐同可比,有效减少了组间药物使用的差异。
所选用的钙通道阻滞剂联合利尿剂的标准给药方案,是高血压管理指南推荐的首选组合,这一组合对交感神经及肾素一血管紧张素一醛固酮系统影响较小。
其次,Netrod—HTN研究以诊室收缩压的降幅为主要有效性终点,这一选择符合2018年12月5日美国食品药品监督管理局循环系统设备专家组关于高血压治疗器械的会议纪要和2023年《ESC/EAPCI临床专家共识:RDN治疗成人高血压》的共识。
虽然诊室血压不能排除白大衣高血压等的影响,但是诊室血压作为临床广泛应用的疗效评价指标,其降幅与临床事件结局直接相关,因此被视为临床终点的可靠替代评价指标。
再次,Netrod—HTN研究采用了优效性检验,这种设计使得RDN的优势得到了充分验证。
最后,Netrod—HTN研究的人组患者都是亚裔人群,普遍较为年轻,基线心率较快,体重指数较小。据美敦力GSR研究16显示,亚洲人群可能对RDN的疗效应答更敏感,这也为RDN治疗在特定人群中的应用提供了有力的支持。
引用文献:DOI 10.16806/j.cnki.issn.1004-3934.2024.10.004
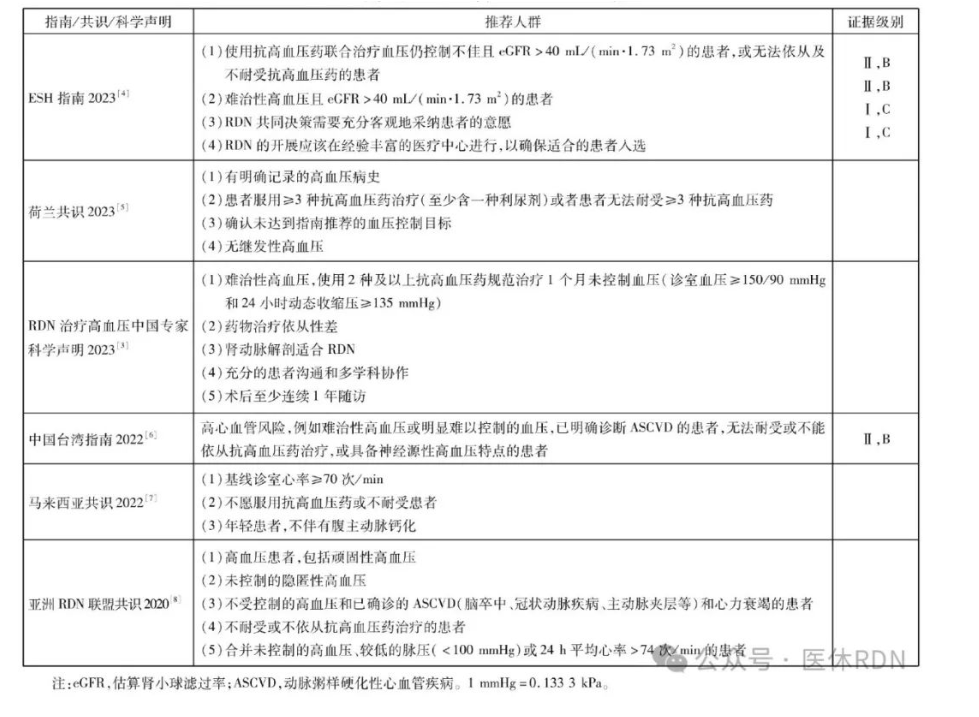
中国专家科学声明表明RDN需要排除单侧或双侧肾动脉结构不适宜手术的患者(肾动脉狭窄>50%、肾动脉瘤、肾动脉畸形、肾动脉纤维肌发育不良)、肾移植患者、估算肾小球滤过率(eGFR)<40)ml/(min·1.73 m)6个月内有心血管事件(稳定或不稳定型心绞痛、心肌梗死)或脑血管事件(脑卒中、脑血管意外、短暂性脑缺血发作)发生的患者、年龄<18岁的患者、未治疗的严重的心脏瓣膜病的患者等。荷兰共识还要求排除继发性高血压。
近年来指南/共识/科学声明RDN适宜人群推荐👇
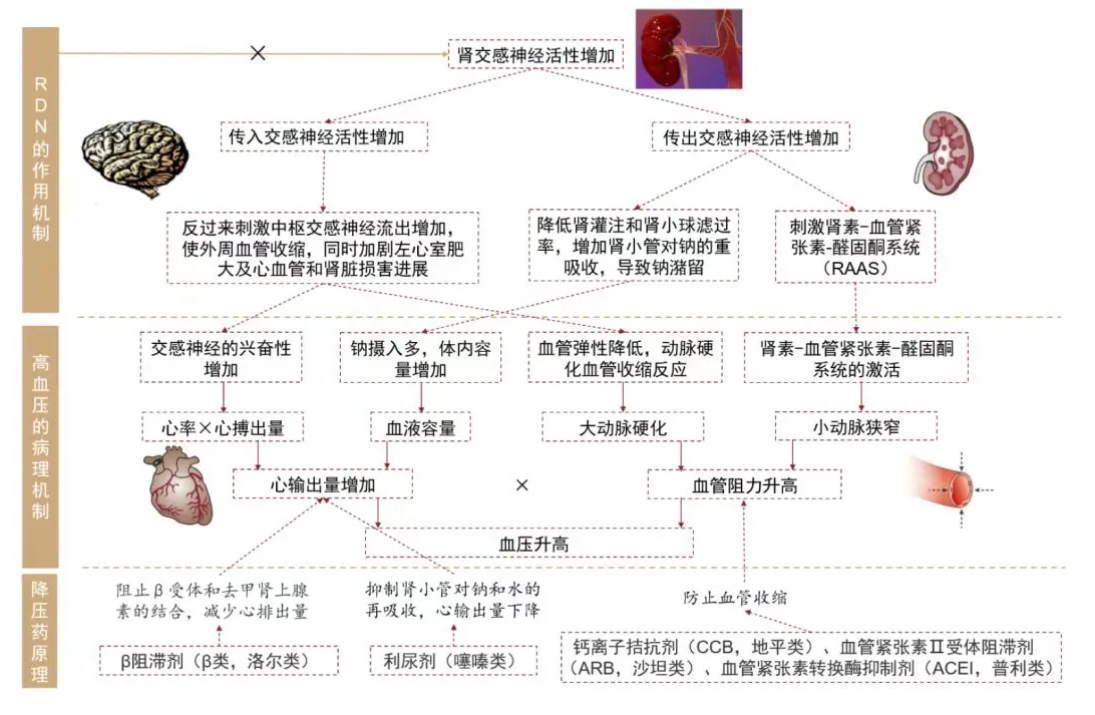
01交感神经兴奋性
交感神经兴奋性高的高血压患者理论上是RDN的理想人群。肾交感神经系统在血压调节中起着重要的作用。
肾交感传入神经激活,可导致血浆去甲肾上腺素分泌增加,引起外周血管收缩、心肌收缩力增强,刺激血管平滑肌细胞增殖,加重高血压诱导的左心室肥厚,并导致心肾损伤;
肾交感传出神经激活,导致肾素分泌增加,激活肾素-血管紧张素-醛固酮系统(RAAS),肾血流量减少进而降低eGFR,增加肾小管钠-水重吸收,导致水钠潴留、血容量增加,还会导致外周血管收缩,进一步引起血压升高。
RDN同时阻滞肾交感神经传出及传人神经纤维。消除肾脏的传出神经纤维,可减轻交感神经过度激活引起的肾动脉收缩,阻止RAAS的过度激活,缓解水钠潴留;消除肾脏的传入神经纤维破坏兴奋性肾反射通路,打破恶性循环,减轻血管重构,从而起到控制高血压发生、发展的作用。
交感神经兴奋性高主要表现为心率偏快、血压偏高、基础体温偏高、易出汗、头晕、头痛、气短等症状,交感神经兴奋性高的高血压患者对可乐定比较敏感,因此,对可乐定敏感的患者RDN术后效果也较好。
02心率
心率是各种心血管和非心血管疾病(包括普通人群、高血压、脑卒中、心肌梗死、心力衰竭等)心血管结局的预测因子,高静息心率与心血管疾病的发生率和死亡率密切相关。SPYRAL HTN—OFF MED研究显示,与假手术患者相比,RDN术后患者在3个月时的平和最小晨峰心率显著降低,基线心率高于中位数(73.5次/min)的RDN术后患者平均动态血压显著降低,而基线心率低于中位数的RDN术后患者血压变化不显著。
03基础血压
基础血压越高,RDN降压效果越显著。过去几十年,RDN的主要适应证是难治性高血压,因此,几乎每一项RDN试验都将血压作为终点,在几乎所有对照试验、非对照试验或假对照试验中,RDN治疗后均发现血压显著降低,且基线血压越高,RDN的效果越理想。因此,基础血压可作为RDN术后效果的预测因子。
04年龄
中国专家科学声明旧J表明年龄<18岁不建议行RDN,可能考虑到未成年人生长发育还未成熟。
目前未发现接受治疗的患者的年龄本身对RDN的成功具有良好的预测价值。有报道认为,65岁以上人群接受RDN可以带来收缩压平均下降10 mmHg,心血管事件发生率下降25%,冠心病患病率下降20%,卒中发生率下降25%和心力衰竭发生率下降30%的心血管结局获益。但随着年龄的增长,血管逐渐老化和僵硬,肾交感神经活性标志物——去甲肾上腺素的分泌减少,所以,年龄越大的患者可能对RDN的反应越差。
在HTN3研究中,与对照组相比,年龄I>65岁的亚组行RDN治疗效果不如年龄<65岁的亚组。但是,在GSR研究中,年龄<65岁的人群降压幅度并没有年龄>65岁的人群显著,这与GSR研究控制了基线心血管风险有关。
05性别差异
男女之间交感神经兴奋性是有差异的,男性难治性高血压的发病率高于女性,参与RDN试验的女性占23%~41%,但RDN的治疗效果似乎与性别无关。
06体重指数
体重指数(BMI)及腹部肥胖与RDN术后反应的关系缺乏一致性。肥胖者一般交感神经过度活跃,患有顽固性高血压的肥胖患者可能是RDN治疗的理想对象,但肥胖可增加术中和术后并发症的发生率。
在两项小样本的试验中发现,较高的BMI是RDN反应性的预测指标。也有研究表明,肥胖似乎是RDN无反应性的预测因素。这些研究的样本量均较小,且肥胖的患者普遍年龄偏小,混杂因素的存在最终会影响研究结论。
07肾素及醛固酮
RAAS在血压调节中起着关键作用。在某些动物模型中,RDN显著降低血浆肾素活性(PRA)和醛固酮水平。
Mahtoud等在随机对照试验中排除药物等混杂因素影响后发现,RDN术后3个月PRA和醛固酮水平同样显著降低,对于基线PRA/>0.65 ng/(mL·h)的患者,RDN组3个月时诊室
和24小时动态收缩压下降得更明显,显著的差异在术后2周就已经表现出来了。原发性醛固酮增多症必然是优先治疗肾上腺腺瘤及增生,对于排除肾上腺腺瘤及增生后醛固酮、肾素异常能否成为RDN术后效果的预测因子,仍然需要进一步研究。
08动脉僵硬度
主动脉脉搏波传导速度(PwV)与RDN降压疗效相关,PwV增高,RDN的反应性降低。侵人性脉搏波传导速度(iPwV)是RDN后血压反应的独立预测因子。
Fengler等对80例患者在RDN前测量了iPwV,3个月后发现低iPWV患者的24小时动态收缩压和白天收缩压分别降低(13.6±9.8)mmHg和(14.7-4-10.6)mmHg,而高iPwV患者的24小时动态收缩压和白天收缩压分别降低(6.2±13.3)mmHg和(6.3-4-12.8)mmHg(P<0.001)。
iPWV升高通常与血管重构进展和弹性缓冲功能丧失有关,iPWV越高,交感神经活性对血压升高的贡献就会越弱,反而生物力学因素对高血压的贡献占主导作用,这使得RDN后
血压降低的可能性越小。
由于侵人性操作会阻碍iPwV在一般人群中的应用,非侵人性措施如颈动脉一股动脉脉搏波传导速度(cPWV)、磁共振成像衍生的动脉硬化标志物,如升主动脉扩张性(mAAD)和动脉总顺应性(mTAC)在真实世界中会更有价值。Fengler等发现mAAD对RDN后血压降低有预测价值,cPWV和mTAC不能预测血压降低的程度。
09糖代谢
交感神经活性升高与胰岛素敏感性改变有关,因此,RDN可能有助于改善高交感神经活性过度驱动患者的葡萄糖代谢。
一项针对50例患者的研究发现,RDN术后葡萄糖代谢和胰岛素敏感性发生了显著变化。值得注意的是,这些患者中被诊断为糖尿病的为40%,糖耐量受损的为36%。但一项小型前瞻性试验的29例代谢综合征患者在随访12个月后,没有发现胰岛素敏感性有任何变化。胰
岛素抵抗或糖尿病患者RDN术后降压效果是否更好,糖代谢指标能否成为RDN预测因子,仍需要更多的研究证实。
10 eGFR
由于肾血流量受交感神经的控制,RDN理论上具有肾脏保护的作用,研究表明RDN术后对eGFR没有明显影响,随着血压的降低,蛋白尿随之减轻。
考虑到肾安全性,eGFR<40 ml/(min·1.73 m2)不适宜RDN治疗。来自SYMPLICITY的数据表明,与肾功能正常的患者相比,eGFR>40 mL/(min·1.73 m2)的慢性肾脏病患者RDN术后的降压效果更为显著。
eGFR作为RDN疗效预测因子的文献报道大多集中在70~90ml(min·1.73 m2),eGFR<60 ml/(min·1.73 m2)的报道较少,且均为SYMPLICITY研究的子研究,故单
纯选择eGFR>40ml/(min·1.73 m2)患者进行RDN证据级别并不高,可能会一定程度上扩大RDN适宜人群。
11阻塞性睡眠呼吸暂停
阻塞性睡眠呼吸暂停(OSA)被认为是高血压的危险因素,也是导致抗高血压药耐药性的主要原因之一。问歇性缺氧、高碳酸血症、化学反射改变和反复觉醒导致的交感神经系统激
活被认为是OSA与血压升高的关键机制。因此OSA患者被认为是一个有希望从RDN中受益的群体。
在一项小型开放的非随机队列研究中发现,RDN术后6个月除了血压下降,呼吸暂停低通气指数(AHI)随之下降,OSA的临床表现也明显改善,RDN术后血压反应性也更好。但Korostovtseva等在一项随访了3年的前瞻性队列研究中发现,AHI、氧饱和度下降指数、
低氧血症负荷均增加,OSA进一步加重,考虑与患者未接受持续气道正压通气(CPAP)及疾病本身的进展有关。Kiuchi等发现RDN术后使用CPAP与单独使用CPAP相比,表现出更大程度的AHI降低。但一项SYMPLICITY子研究表明,对于睡眠呼吸暂停综合征患者施行RDN,疗效无明显差异。
结论的差异与纳入的OSA患者是否合并肥胖、慢性肾脏病、2型糖尿病等基线资料有关。为了便于总览目前文献和指南/共识中提到的预测因子,将相关推荐等级罗列在下表中。
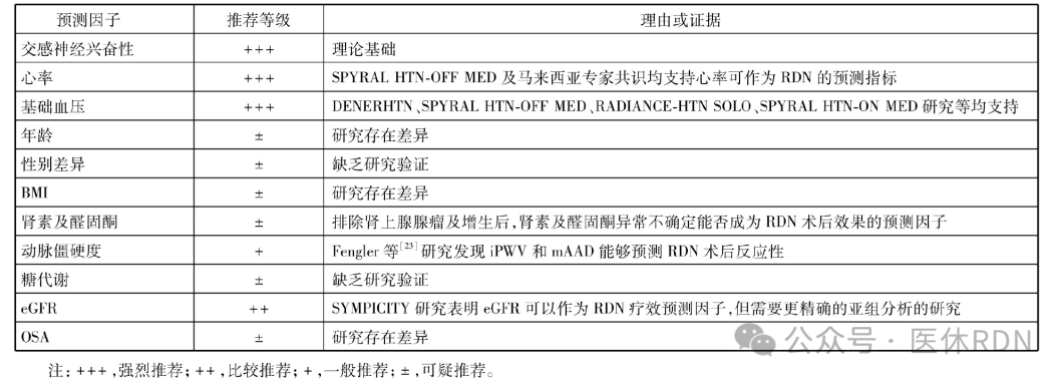
引用文献:DOI 10.16806/i.cnki.issn.1004-3934.2024.10.005
本文2025-01-11 12:44:12发表“医休观点”栏目。
本文链接:https://www.yixiuqixie.com/article/628.html
阅读排行
- 手慢无!10款已上市密网支架·最全参数对比
- 新源脑科学完成数千万元Pre-A轮融资,加速脑功能监测与神经调控产品落地
- 合珀生物完成数百万元天使轮融资,加速3D器官模型研发,助力革新药物研发进程
- 国家药监局关于暂停进口、经营和使用韩国杰希思医疗公司Nd:YAG激光治疗仪的公告
- 加速注射笔产能布局,英捷信医疗顺利完成数千万元A轮融资
- 健适医疗完成2500万美元战略融资,进一步增强企业产品研发能力和发展运营模式
- 靠大单品融资超13亿元,这家关节植入物制造商16年只做一个产品
- IVD新品:万孚、万泰、达安基因、东方生物、雅培等
- 全球唯一,外周支架革新产品在中国获批
- 基于运动想象范式,搭建独特算法,韶脑科技有望将脑卒中康复周期缩短1/3