深度! 从RDN适应症剖析RDN临床真正的获益真相
来源:【医休RDN-公众号】
作者:breeze
上一篇关于RDN的文章得到了大家的广泛关注和反馈,当前RDN标测的伪科学,智*消融,精*降压的弥天大谎
在此感谢看官的支持和厚爱,于是马不停蹄地奉上第二篇,以供品鉴。
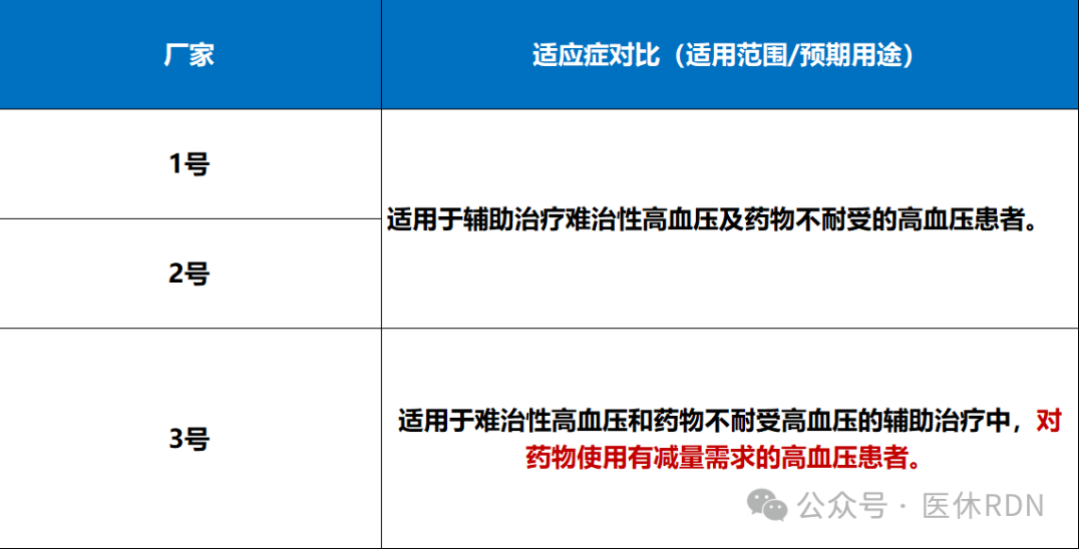
我团队在整理RDN临床研究的时候,心中有个困惑:同是RDN疗法,不同厂家的适应症为什么有差异?适应症后缀增加,对药物治疗使用有需求的高血压描述是增大还是缩小了适应症?
先看下表,我们对比了国内已上市的3家RDN产品的适应症(适用范围/预期用途):
那么问题来了:
1.同样是RDN疗法,不同厂家的适应症为什么有差异?底层原因是什么?
2.关于RDN适应症的不同描述,适应症范围是扩大了还是缩小了呢?是扩大条件?还是限制条件?
3.理论上,同样是难治性高血压和药物不耐受的高血压患者,谁不希望减少降压药用量,加这句话有什么特殊意义吗?今天就为大家深度地剖析这个话题。
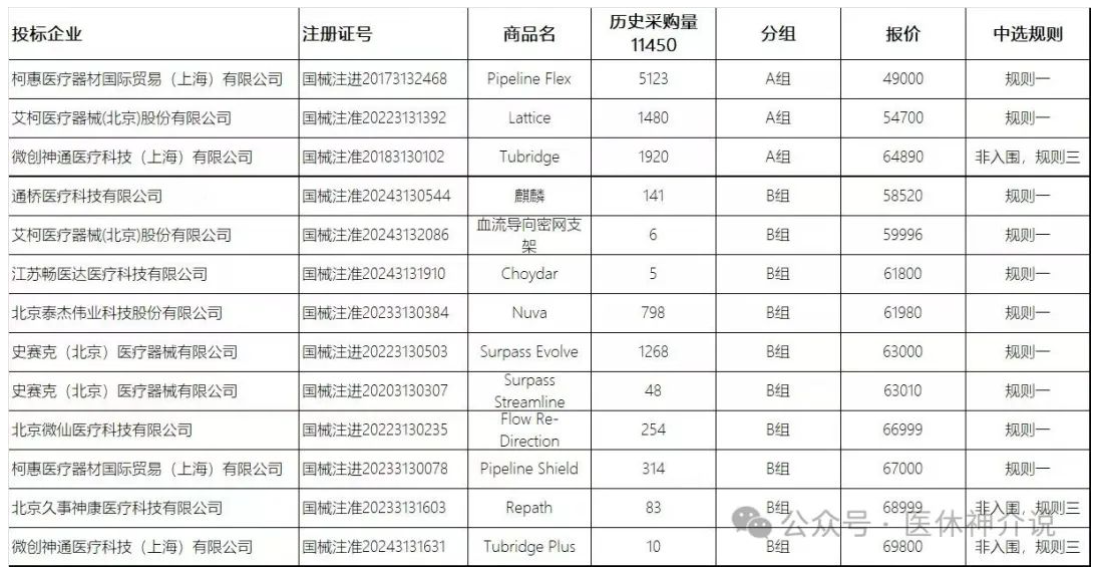
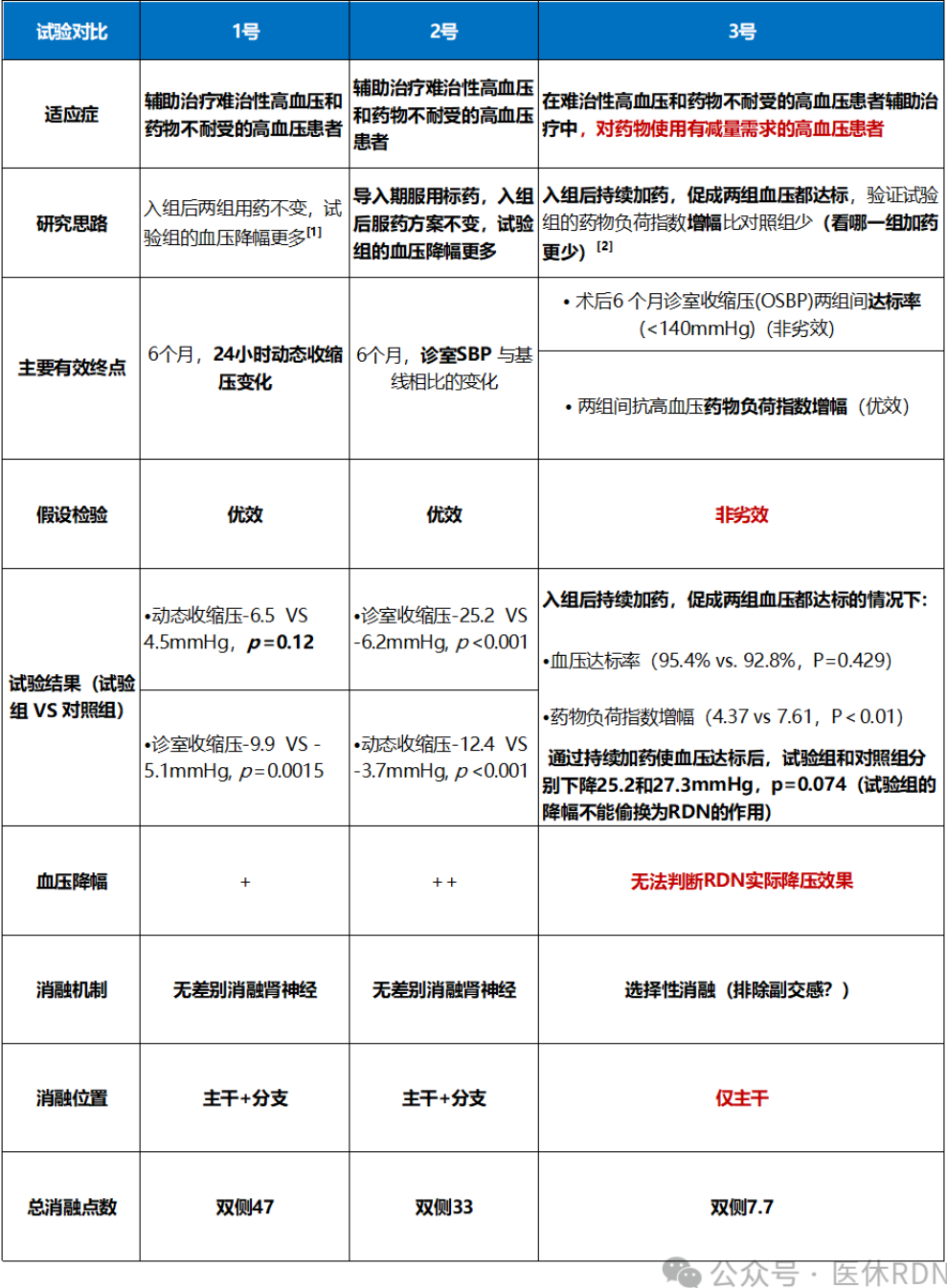
我们将几个国产RDN器械的上市前研究做了比对,试验数据表现都很亮眼:
(1)均采用以射频能量为技术平台的肾动脉消融系统。均以假手术作为对照,6个月为终点时间,观察时间相对较长;
(2)入选患者在随机分组时诊室血压均≥150/90mmHg且收缩压≤180mmHg。应用抗高血压药物治疗至少4周;
(3)与基线比较,RDN组治疗6个月后诊室收缩压均降低22~25mmHg;
(4)1号和2号均按照研究的假设完成了试验,经过6个月的治疗,RDN组与假手术组比较在血压控制方面,有效性更明显且安全性好;但3号的研究设计因为不是以血压下降为主要终点指标,所以无法说RDN组与假手术组比较在血压控制方面的有效性更明显。
表面看来各家的数据似乎差不多,但实际情况完全不是表象那么简单,疑云密布;就让我对3号的RDN的临床试验设计抽丝剥茧,深度洞察吧。
疑问1、医疗器械获批的适应症描述的依据是什么?
产品适应症的确定,是医疗器械全生命周期中关键环节。适应症选择应符合相关法律法规、相关指南、伦理等要求,应具有严谨的科学依据。合理的适应症决定了产品的定位,决定了开展临床评价的实施情况、市场推广难易程度等各个环节。确定适应症需要申办者、研究者、机构/伦理、监管部门等多方沟通。
医疗器械适应症的描述主要依据以下几个方面:
1-法规和指导原则
2-临床诊疗指南或专家共识
3-同类产品资料
4-临床数据支持
适应症的声明应得到临床数据的支持,确保安全性和有效性。对创新医疗器械审评来说,第4点最为重要。
疑问2:创新医疗器械获批的临床试验应该是什么样的?
创新医疗器械临床试验最有说服力的设计是优效试验,临床获批的医疗器械中往往也都是优效性设计,总结来说,优效性检验用于证明一种治疗优于另一种治疗,在RDN领域,FDA批准的Recor和美敦力是优效性设计,国内美敦力和魅丽纬叶以及即将获批的百心安RDN临床试验也是优效性设计。
创新疗法特别是侵入性的医疗器械,往往都以优效设计以证明远远优于现有治疗方法的获益,才能满足伦理为基础的价值判断。
而卫生经济学是以成本为基础的判断,卫生经济学暂不在监管审批的范畴重点。
而非劣效的检验用于证明一种治疗不劣于另一种治疗。在很难证明新的干预措施比已有的好的情况下才考虑等效或非劣效研究设计,小编看来:国内的药品领域,国产品牌和进口药品的临床也是等效的设计,而非劣效试验设计,往往是个权宜之计。
非劣效研究这个时候关注的重点已经不是疗效更好了,而是疗效相同情况下,其他方面新疗法的获益,比如成本、便捷、副作用等。让人惊讶的是,原本是创新医疗器械属性的某家的临床试验,也是非劣效的,居然也获批了。
此事放在国外是断然不会发生的,而该器械在国内的特殊环境下获批,估计还真是让监管和审批非常挠头,且煞费苦心;
医休点评:
可能是基于它的临床试验设计中“药物复合指数“等相关内容,不得已限制了该器械的适应症,相当于该适应症是为其“量身打造“的。
当时网传RDN退审的小道消息也是满天飞,批,还是不批?一波三折,但估计只有当事人知道具体怎么回事。
疑问3:医疗器械试验主要终点问题?
3号临床研究主要终点方面:
1、6个月时RDN组和假手术组诊室收缩压<140 mmHg患者的控制率相当(95.4%vs.92.8%,P=0.429),只达到了非劣效性标准;
2、药物指数方面,RDN组药物指数的变化值显著低于假手术组(4.37 vs 7.61,P<0.01),表明RDN组患者控制诊室收缩压<140 mmHg所需要的药物显著减少。
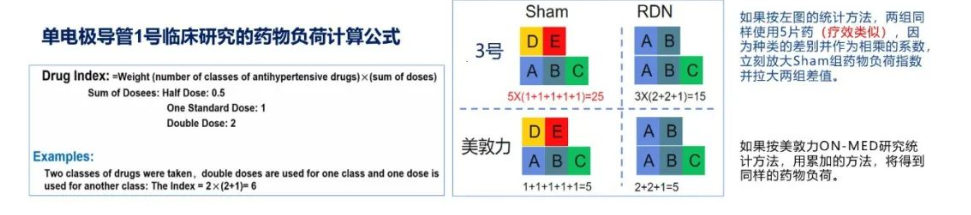
虽然该试验中,药物指数这一主要终点是优效结果,但这里有个问题,药物负荷指标设置本身就不合理,1-导致对照组用药数量被放大了,在两组血压都达标的情况下,对照组药物负荷指数16.03,高于试验组的13.16。
2-指数计算方式变异性很大,受剂量影响,更受种类影响;RDN组数值较小,可以是增加剂量同时减少种类的结果,很难证明RDN的具体疗效。
这个计算方式模糊了不同药物的作用和效果,它的差异可能是药物效果的差别,也可能是药物服用量的差别,很难判断是否是RDN的作用。
在美敦力RDN临床试验设计中,药物负荷和胜率仅作为其注册研究的次要有效终点,其计算方法是单个药物剂量的加和累计;
而Smart研究方案中涉及药物种类和剂量的变化进行加权乘积得出药物负荷指数,并直接作为主要终点进行优效性检验,缺乏科学性。
医休点评:
1-如果对试验设计者对器械有信心,应该直接以血压下降为硬终点指标做优效检验,然而Smart研究在血压下降主要观察指标上未做到优效,反而得到对照组血压下降更明显的趋势(对照组降幅更大),只能再通过主观自定义的计算方式,探索性研究第二个主要终点指标,即所谓两组间的药物复合指数差异。
2.要证明“标测”的优越性,应设置“标测”、“非标测”、假手术组,三组对照。并且,应是优效性检验。
国内三家获证RDN注册研究比较
疑问4:绞尽脑汁地复杂化临床试验方案,为哪般?
1-试验设计极尽取巧,市场宣传瞒天过海。
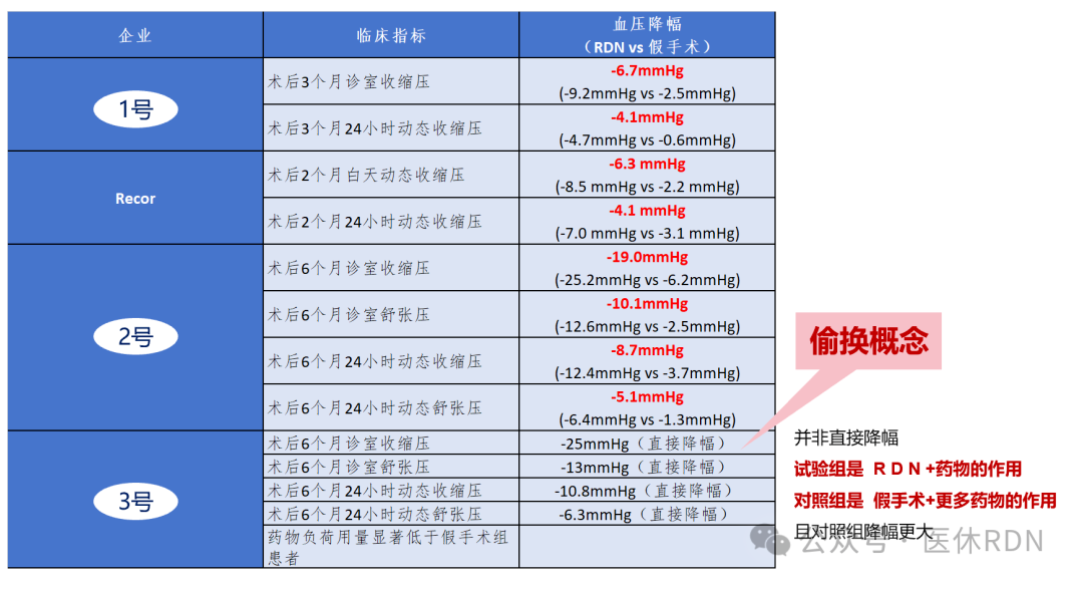
我们发现:3号的临床试验是首个不以直接降压为终点指标的RDN上市前临床研究,试验设计更是被戏称为“永不失败的临床试验”。
两组患者在RDN/假手术后用持续增加降压药物种类和剂量的方法,促成两组血压都达标,然后比较两两组的达标率。注意,他们的降幅是在加了药的情况下达成的。那它的RDN到底能降多少血压?药物不变情况下达标率到底是多少?
答案是:不知道、真不知道,这哪知道?天知道?!
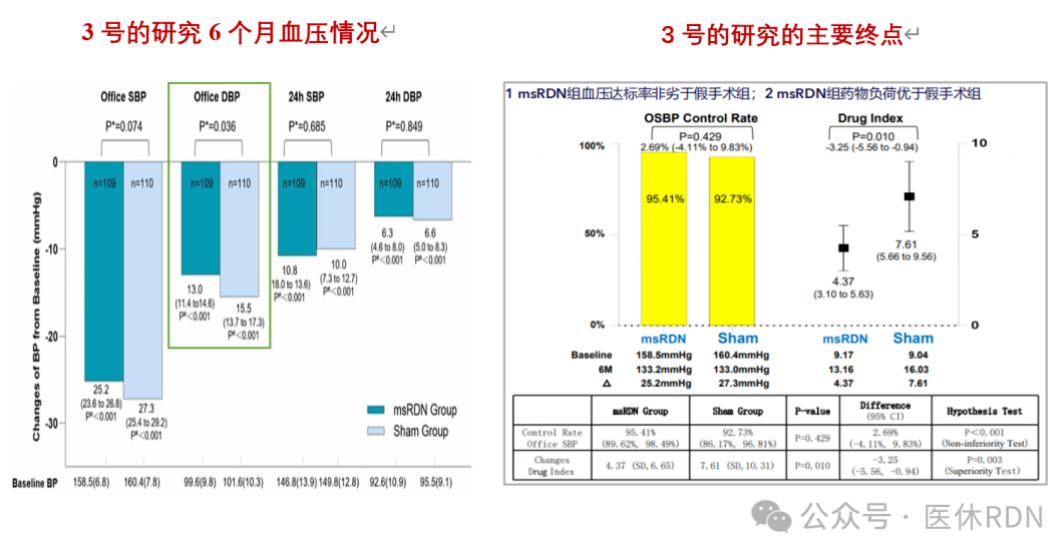
•RDN对血压的降幅肯定不是右上图的诊室收缩压25.2mmHg,因为那是在持续加药的帮助下,RDN降压效应早已淹没在持续增加的多种药物联合的作用中,能降多少就不知道了,只知道对照组比它降得还多,而且对照组和实验组的诊室收缩压和舒张压都显示出了显著差异性。
•右上图RDN组95.41%的达标率数据,也是持续加药后的结果,有多少是RDN的直接作用也不知道。
医休点评:
试验设计也就那样了,但不能混淆视听、胡乱解读啊。市场宣传如果被说成了“直接血压降幅“,那不就是”瞒天过海“嘛?!
2-消融不足,标测来凑;掩盖缺陷,移花接木。
1.复现标测消融“声动“场景
强烈的刺激,七级以上的疼痛,患者痛了2-3小时后,仅仅消融7.7个点。尽围着主干折腾了。
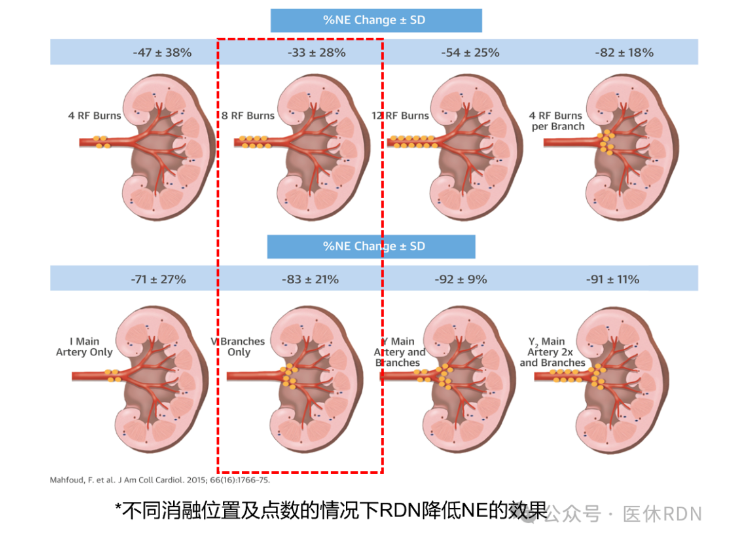
器械限制原因,导致仅能消融肾动脉主干、点数不足(平均每个患者7.7个),由动物实验结果可知,需要再主干+分支消融足够的点,才能达到良好的降压效果:
2.手术效率低下
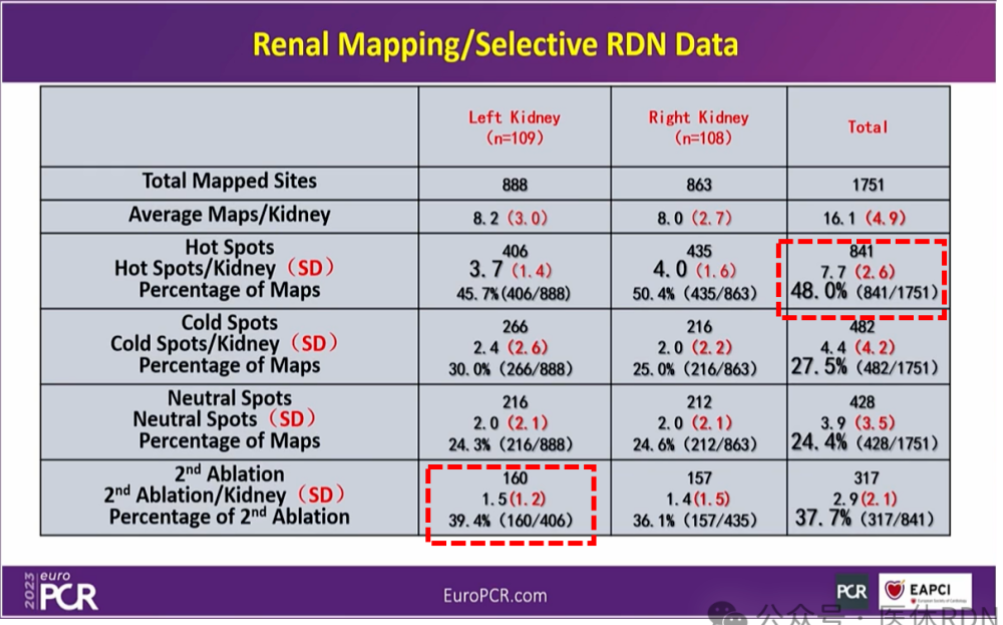
手术整体耗时长(“标测”单电极导管单台手术2~3小时【标测,补打-39.4%】,操作难以掌握,与对照组单纯行肾动脉造影的操作耗时相差过大,存在严重破盲风险)。
产品“标测”设计的依据--副交感神经支配肾脏
目前尚没有人体存在肾副交感支配的客观证据,射频消融形成的较大范围的损毁(2-6mm),无法做到选择消融某一类或者某一条神经。
“冷点”、“热点”与有效消融的相关性不足
所谓刺激“热点”后的血压反应,很可能是疼痛引起的。至于“冷点”的血压反应,缺乏充分的理论依据,很难复现。
“血压的反应”不是即时的,动物研究发现电刺激后,血压上升有明显的滞后(5-10min)和延续(1h)。
总结
作为创新器械注册研究,乍一看该临床试验设计似乎仅仅是“欠妥“。实际上为了证明其有效性,也是瞒天过海+煞费苦心,加上该研究移花接木的标测理论,其商业意图可谓路人之心,昭然若揭。
取巧的临床研究设计,再造了RDN机制理论、但改不了和消失的RDN第一代射频大头电极Symplicity Flex相同的产品本质。
除了满满的套路和800个心眼,实在看不出来试验设计有什么过人之处,相信后面也不会有人参考这个试验方案设计自家的临床试验。
七八年的临床试验入组周期,懂行的都知道这个对项目管理的挑战有多大,估计参与临床项目的人员都离职好几遍了吧?
3号的试验为了证明两点:
1:证明3号RDN术后血压能达标,是两组都加药之后的达标;
2:加药血压达标后证明手术组比对照组少用药,采用非常有争议的药物复合指数证明实验组比对照组少用药。
如果你知道了什么是RDN独立的降压获益?你大概率不会在意上面两个可有可无的问题。
最后重申:
1-RDN组术后6个月时诊室收缩压达标率(SBP<140mmHg)与假手术组做非劣效检验—不能客观评价创新器械有效性的价值。
2-RDN组和对照组术后6个月的药物负荷指数做优效检验—如何定义药物种类/剂量的赋值,如何计算负荷指数没有公认科学标准,不适合创新注册研究。
3-适应症描述中,“对药物使用有减量需求的高血压患者”,是监管根据其注册研究的设计,在试验组和对照组一起疯狂加药以求血压达标后,通过自定义的药物复合计算方式,得出试验组“少加了一点点”的结论。
这里再次混淆了高血压患者的初始状态,不是真实世界中真实用药的患者在用了RDN后自然减药的获益,按照他们的研究设计,实施RDN之后应该先疯狂加药,再减那么一点点药(比对照组的3.25个药少用0.21个药)。
至此,该相信大家对3号的临床试验和它的商业逻辑已然清晰明了。更多精彩内容,请听下回分解……
本文2025-01-11 11:50:14发表“医休观点”栏目。
本文链接:https://www.yixiuqixie.com/article/624.html
- 热病:桑福德抗微生物治疗指南 新译第50版.pdf
- The Sanford Guide to Antimicrobial Therapy 2022 (Spiral -- David N_ Gilbert, MD, Henry F_ Chambers, MD, Michael S_ -- Spiral Edition, 2022 -- 9781944272197 -- b06a61431c8d6553824d20599b8d4bf2 -- Anna’s Archive.pdf
- 万千心理_认知神经科学(原著第五版)(全彩) -- 迈克尔·S_ 加扎尼加(Michael S_ Gazzaniga),乔治·R_ 曼根(George R_ Mangun) -- 5TH, 2023 -- China Light Industry Press -- 9787518440436 -- 5c6e9e3614b793ac48032729d86e4787 -- Anna’s Archive.pdf
- Oxford Textbook of Neurohaematology (Oxford Textbooks in -- Tracy Batchelor, Joshua P_ Klein, Andrés José MarÃ_a -- PS, 2024 -- Oxford University -- 9780198884903 -- d312b565fd72b1122f8057101952a15c -- Anna’s Arc.pdf
- Neuroscience for Neurosurgeons -- Farhana Akter, Florian Engert, Mitchel S_ Berger, Nigel -- 1, PS, 2024 -- Cambridge University Press (Virtual -- 9781108831468 -- cca2823f2cf25b1ff75223d71920f585 -- Anna’s Archive.pdf
- Neurology_ A Queen Square Textbook 3rd Edition -- Robin Howard, Dimitri M_ Kullman, David Werring, Michael -- 3rd, 2024 -- John Wiley & Sons, -- 9781119715535 -- 1fe36fa1bd81346fa5029d69495e39df -- Anna’s Archive.pdf
- Adams and Victors Principles of Neurology, 12th Edition -- Allan H_ Ropper, Martin A_ Samuels, Joshua P_ Klein, Sashank -- 12ª ed, México D_F, 2023 -- 9781264264520 -- 16e59b445cd364df3243acc4ab68e72a -- Anna’s A.pdf
- 手外科全书(周围神经卷).pdf
- 周围神经外科学.pdf
- 《周围神经系统检查袖珍手册 第5版》_13610385.pdf
阅读排行
- 手慢无!10款已上市密网支架·最全参数对比
- 康复住院病案首页现存问题:主要诊断选择错误、遗漏、不规范、手术操作编码遗漏、入院病情与出院诊断不一致
- 健适医疗完成2500万美元战略融资,进一步增强企业产品研发能力和发展运营模式
- 靠大单品融资超13亿元,这家关节植入物制造商16年只做一个产品
- 基于运动想象范式,搭建独特算法,韶脑科技有望将脑卒中康复周期缩短1/3
- 最新的中国康复医学专科排行榜发布啦!快来看看全国前十名的顶级康复科是什么样的~
- 房颤消融:“冷-热-光-电”的交相辉映
- 三明试点某康复科工分表曝光,一小时绩效5块钱!网友辣评:我还不如去干东郊到家
- “2025年全球最佳医院”出炉,梅奥诊所依旧第一!他们的康复医疗与我们有什么不同?
- 近10年中国康复医院发展现状:投资成本高收益少、康复专科医师工作负荷最轻、床位使用率低等