当前RDN标测的伪科学,智*消融,精*降压的弥天大谎
来源:【医休RDN-公众号】
作者:breeze
近期,在昆明召开的2024年中国高血压年会,有一场别开生面的辩论会:《肾动脉周围是否存在副交感神经?》,引起了大家的广泛关注和讨论,小编也有学习后的一些思考和不得不说,奉上一篇就RDN舆论的“特殊现象”及我们的深度理解后的文章,供大家品鉴。辩论会由中国医学科学院阜外医院孟宪敏教授和中国医学科学院张宇清教授主持。反方代表来自兰州大学第二医院的余静教授和北京大学人民医院的刘靖教授,正方则由西安交通大学基础医学专家苏青教授和青岛市市立医院贾楠教授组成;
辩论焦点:
·肾动脉周围是否存在副交感神经?结论:没有。
·肾动脉周围的胆碱能神经会不会参与血压的调控?结论:不会。
·电刺激肾动脉实验是否是肾动脉周围存在“减压神经”的印证?结论:不是。
这是一个关乎的高血压治疗的理论基础的精彩辩论,这个理论基础分为两类:
1-基于肾动脉周围的神经解剖为基础的:肾动脉周围遍布交感神经,没有副交感神经。这种观点接受了大量的循证医学的考证。他们主张应消尽消。不仅仅是主干加分支,有条件的副肾动脉也应该消融。
有的研究观察到部分患者RDN手术效果不佳的可能原因和副肾动脉没有消融有关,因为副肾动脉周围也分布了密集的交感神经。
2-另外一种,就是所谓的标测,精准消融。
标测理论来源是啥?24只狗(昆明犬)的肾动脉电刺激反馈,进而总结提炼出“冷点”、“热点”的概念,然后指导RDN手术标测及消融。
1-为什么会有人一直反复提及肾动脉周围存在副交感神经?
首先我们需要明确一点的是交感神经和副交感神经的两者对同一器官的作用是不同的,所以有人借用此概念(说交感副交感犹如汽车刹车和油门的关系),并进行升级和偷换概念。其实大部分器官都是单一的神经支配。
借用青岛市市立医院贾楠教授的在辩论现场的原话:“现在肾动脉周围的副交感神经似乎是必须要存在,不存在不行......”。当然贾教授说得比较含蓄。
我需要补充观点的是:
“肾动脉周围副交感神经就像某些人的救命稻草,如果它没了,标测理论就无法大展拳脚。”[旁白]:存在即合理,可能有人需要,但确实没啥必要。
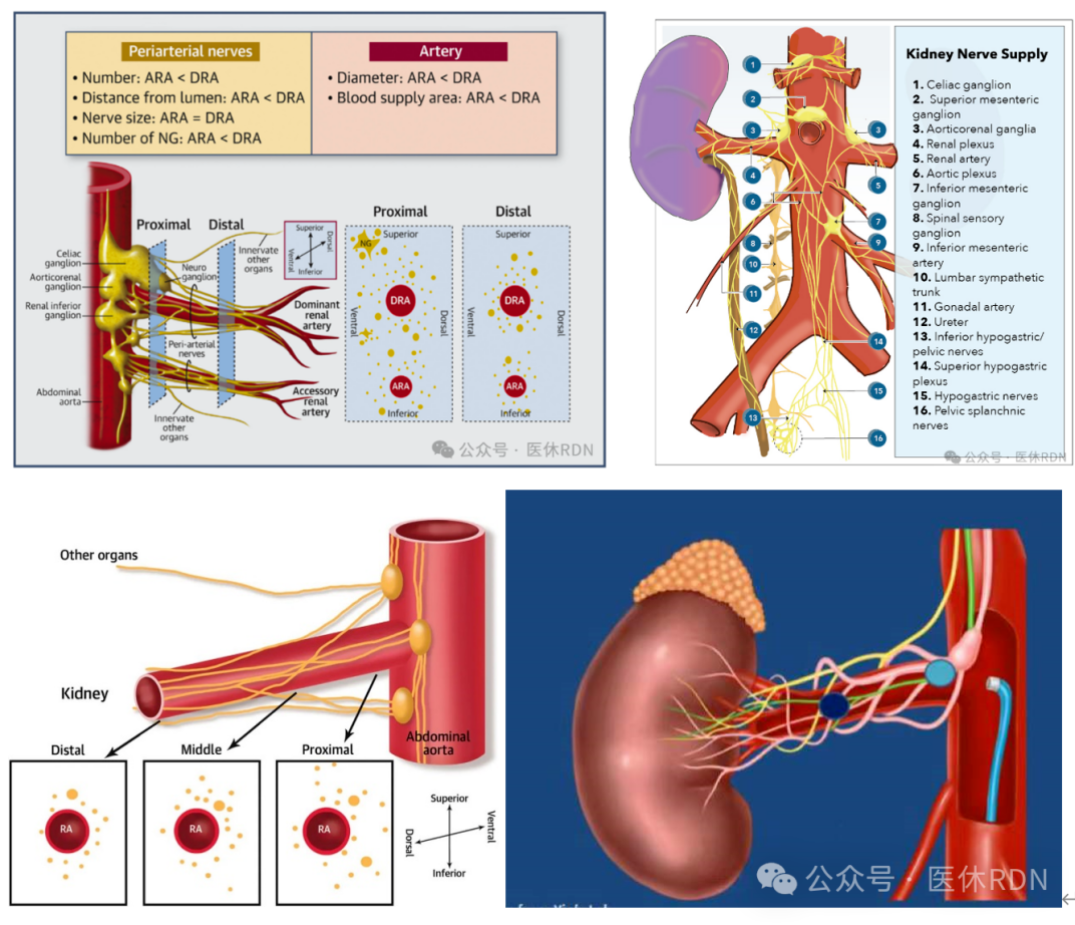
另外,我们在网络上看到关于肾动脉交感神经的图,基本都是示意图,并不是肾动脉周围神经分布的真实样子,实际的肾动脉交感神经分布远比这个复杂。
这也意味着,即使肾动脉周围真的存在所谓的副交感神经(另有说是迷走神经,各自混淆);
我们也十分好奇:如何在纵横交错,你中有我,我中有你的神经分布中做到“精准消融”呢?这就不得不提RDN标测理论了。
2-何谓“RDN标测理论”?
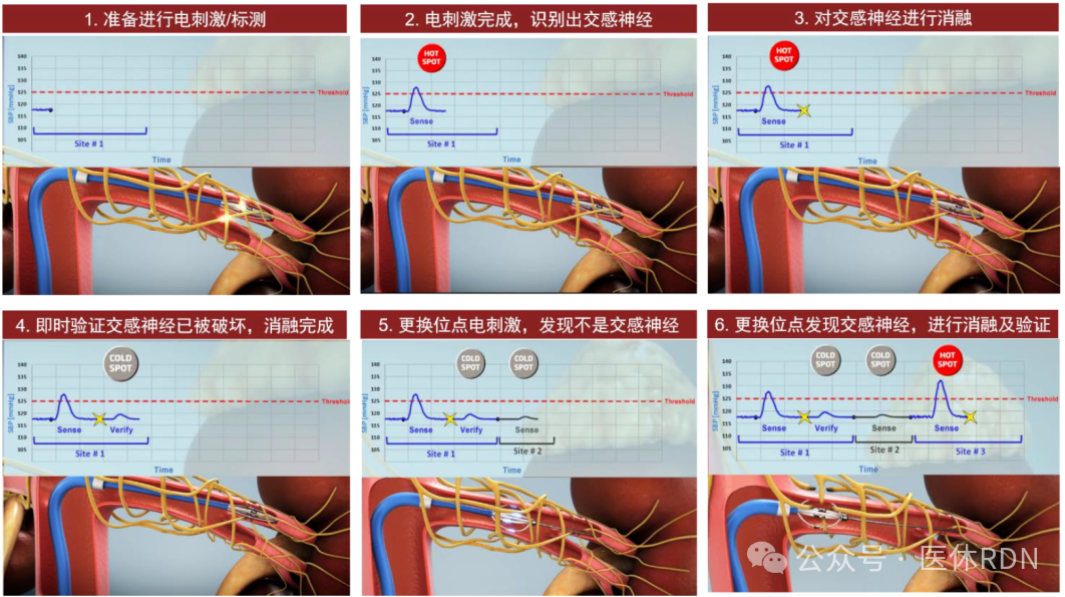
标测理论的RDN标测过程:
将具有电刺激和消融功能的导管置入远端肾动脉。如果肾动脉内电刺激后收缩压升高≥5 mmHg,则选择RDN部位(热点);而如果血压没有升高,则通过重复电刺激确认进行充分的RDN,且在同一部位进行第二次消融。在电刺激后收缩压降低≥5 mmHg(冷点)或无血压反应(中性点)的部位,不进行消融。
理论证据基础:
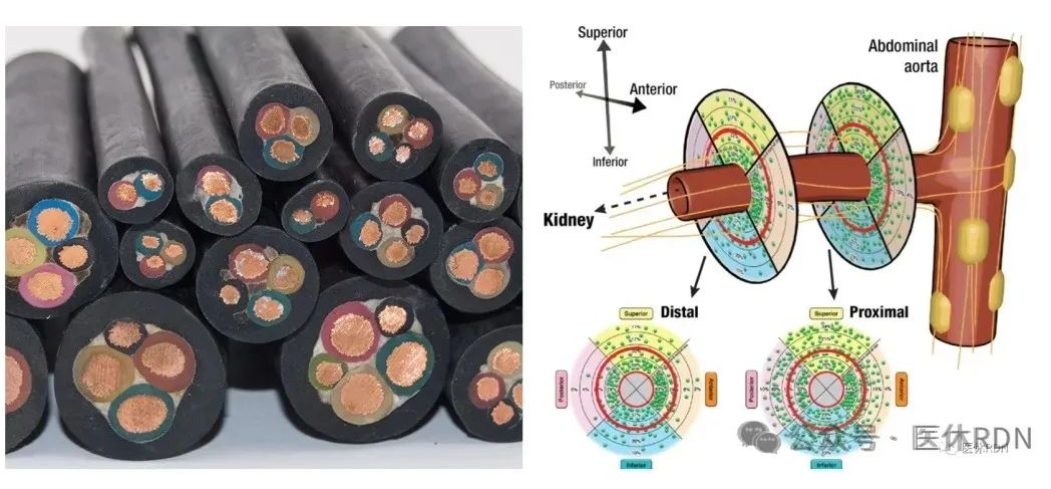
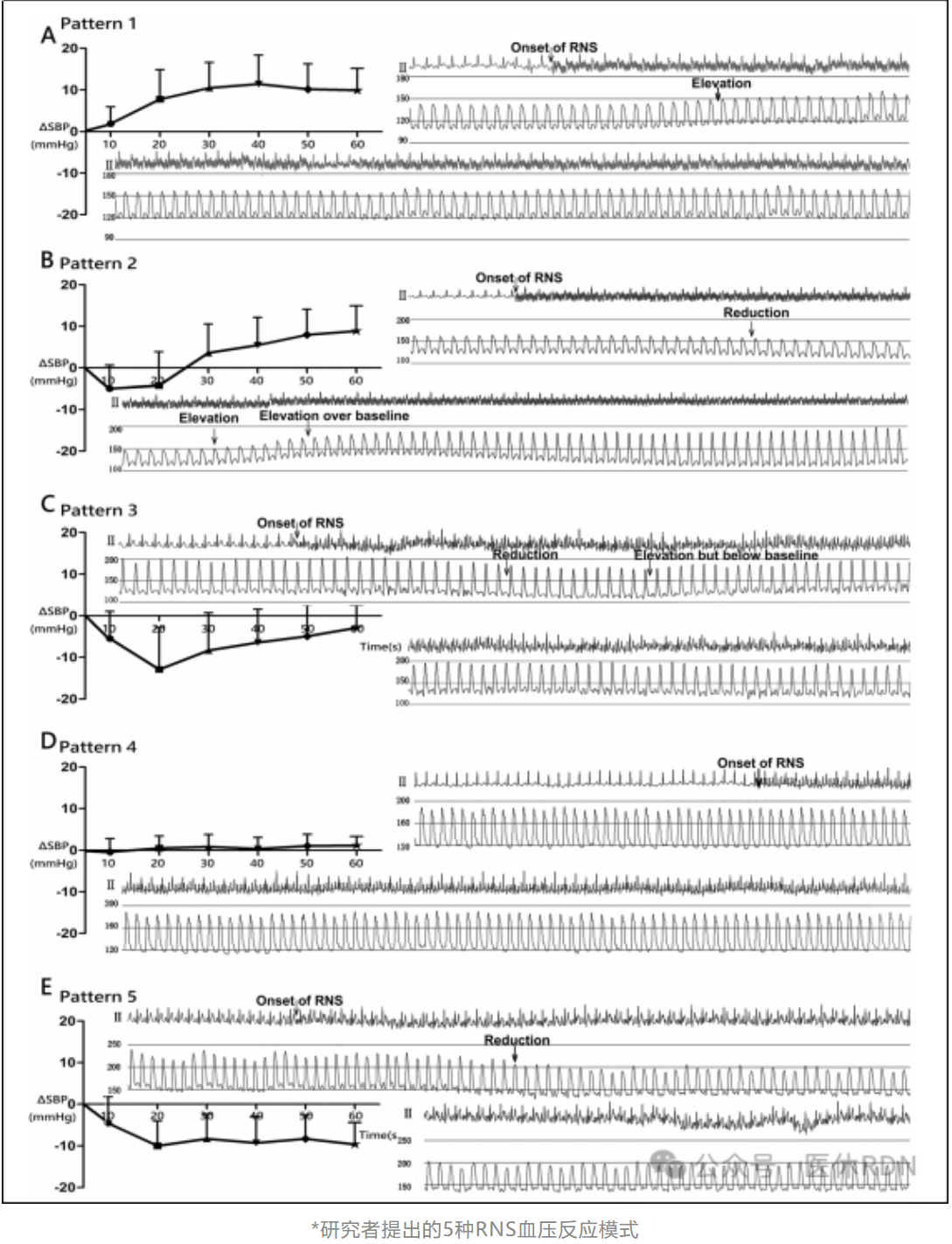
研究团队将24只昆明犬在血管造影后从肾动脉分叉至开口进行RNS,共完成483个刺激部位,结果发现了5种不同的血压响应模式:
1.持续上升,最终保持稳定,高于基线(26.9%)
2.下降后高于基线(11.8%)
3.下降后上升,但低于基线(14.5%)
4.在基线附近波动(39.5%)
5.持续下降,最终稳定在基线(7.2%)以下
5种血压反应在肾神经刺激前后RR间期无差异。
这一成果表明RNS可诱发不同类型的血压反应,有助于从混合神经成分中识别需要切除的交感神经兴奋部位和需要避开的交感神经抑制部位,减少RDN消融数量,减轻潜在的肾血管损伤。RNS不仅能寻找到合适的去神经部位,还能评估消融部位是否完全去神经,提高RDN疗效。
医休点评:
提出并验证“标测”这一概念的专家,他的出发点或许是好的,愿望也是美好的。但该研究结果是不是仅仅代表一种特殊现象的存在?
昆明犬本身就是天生的高交感神经兴奋的高血压动物,选择昆明犬作为试验对象,有可能不是研究者有意为之,可能本身就存在某种随机性。但有人直接将动物试验的结论平移到临床实践中,并将上述观察结果总结成理论指导临床,是不是略显急躁和草率,是否有移花接木的嫌疑呢?
人类高血压介入治疗的未来路径和命运也不应该交给随机选出来的24条狗吧?
3-追问:冷点热点是现象?是真相?还是假相?
关于冷热点:
最早在2015年日本的专家学者发现,在对肾动脉交感神经进行神经刺激时,某些位置受到刺激后血压升高,某些位置刺激后无变化或降低,即热点和冷点。
后经国内学者发扬光大:
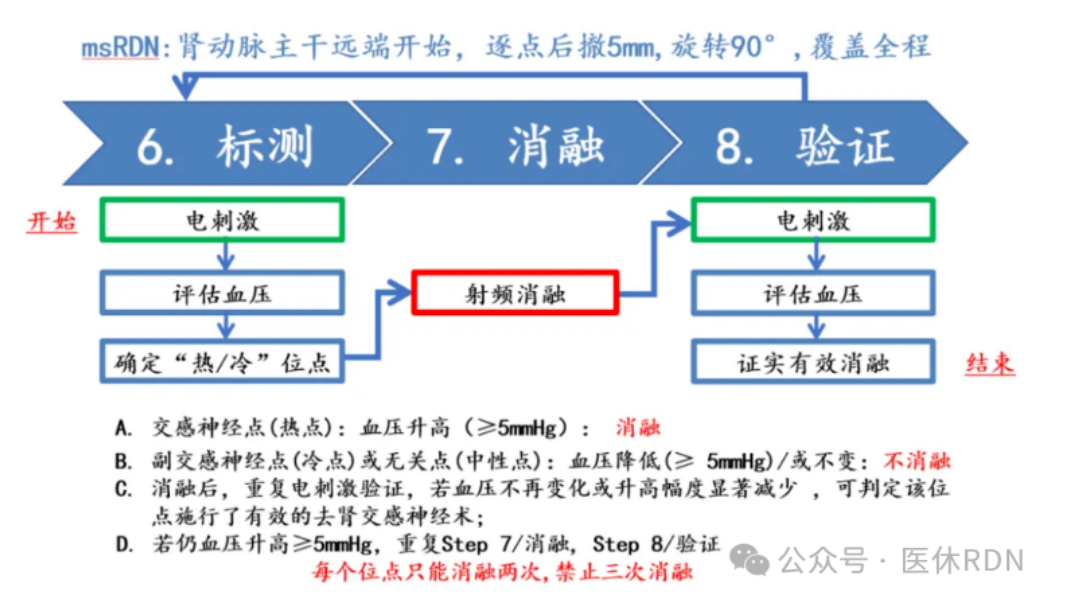
研究者建议对肾动脉进行刺激时,血压变化可以有5种表现,进而演变为3种不同的消融靶点,即热点、冷点和中性点。
热点表现为电刺激后收缩压升高大于等于5mmHg,冷点为电刺激后收缩压下降大于等于5mmHg,而刺激后收缩压变化小于5mmHg的为中性点。
在进行RDN时,仅对热点进行消融。初次消融后再对该消融点重复刺激,如收缩压仍然升高大于等于5mmHg,再次对该点进行消融。消融后重复刺激该点判断收缩压是否升高,但无论是否升高,为确保安全均不进行第3次消融。
医休点评:
首先,这种刺激的变化本身和有无肾动脉周围副交感神经没有必然的因果关系,因此刺激的反馈结果如何无法直接反映副交感神经的分布,而且消融后的刺激除了增加患者痛苦,本身也毫无意义;
其次,热点也好,冷点也罢,包括RDN应答率都是人为定义的概念,冷热点的划分本就毫无意义,用来反映RDN精准消融更是无稽之谈。
再次,研究者似乎忽略了一个重要的基本科学原则:相关性不是因果关系,两种不是一回事,更不能等同。
肾动脉刺激的是什么?刺激传出神经做不到精准的传入和传出神经分离,刺激传入神经,信号上传的是大脑,下丘脑,是自主神经调控的综合反应。如果传入和传出神经刺激,是综合反应,什么问题也说明不了。
还有,查阅动物试验的相关资料,只要刺激的时间和强度足够,血压都是上升的,为何此动物试验变成了孤本呢?
4-“RDN标测”可否实现?真的精准吗?
在肾动脉通过单电极释放低功率弱电流刺激周围交感神经来观察血压变化选择“冷热点”进行消融的所谓“标测”方法,存在低效和不准确的多重干扰因素。简单罗列了几点,供参考:
1.无法确保刺激后经过消融再刺激“标测”时电极位置和消融时电极位置完全一致;很难精准地复原到消融前的位置,大家可以想象一下:大头电极在血管内飘忽不定的场景。
2.无确切证据证明存在副交感神经支配,而传入和传出神经都是RDN的目标;判断阳性点依据刺激传出神经的即刻血压反应,而传出神经对组织灌注和水钠潴留的长期血压调节术中无法体现;
3.肾动脉周围神经以神经束形式存在、传出神经传入神经密不可分;都在同一神经束,标测要看刺激后的血压变化,理论上刺激传出神经—产生直接的效应器反应,那么这个绿豆大的标测的大头,是如何精准区分传入和传出神经的?
4.这种刺激在没有麻醉的情况下会议剧烈的疼痛,所带来的反应是刺激和疼痛本身带来的;在局麻的情况下,电刺激引起疼痛对血压反应的混淆;在全麻状态下这种刺激的反应更是被麻醉混淆和掩盖了,更没有什么价值和意义;
医休点评:关于标测,还有多研究者无法回答,但临床医生必须回答的问题:
1.手术时间问题
一台手术多长时间?医生的疲劳度和患者本身的风险是否有人关注?
“标测”耗时过长导致手术需2-3小时,对术者要求过高、术中标测判断困难、患者风险增加等等。还有就是长时间的手术室占用,也是医疗资源的一种浪费。
2.消融点数问题
7-8个消融点与100多个消融点,降压幅度接近(真相见下篇分析)?难道是大罗神仙吗?是真理在手还是试验设计中有人刻意的偷换概念?
3.消融位置问题
主干+分支+副肾动脉/主干VS仅仅消融主干?
只在主干上的“标测”和消融,忽略了分支消融的必要性;并非所有的神经都分布于肾动脉主干,73%的右肾和53%的左肾存在绕开主干进入肾脏的神经;
4.产品研发问题
大头电极与4电极以上的效率怎么比、环周消融怎么实现?大头单电极很难实现血管内的环周4象限消融,更无法进入肾动脉分支进行消融,美敦力一代RDN消融导管失败的主要原因也在此。后来迭代成螺旋四电极就克服和解决了器械问题。
研究者和某些企业可能是为了彰显“标测理论”的先进性,一味地强调“精准”,却回避并发症问题:
首先,区分冷热点不能减少RDN手术不良反应。
一是很难掌握,二是掌握了也是个无用的技术,同时消融点数少也不代表肾动脉内膜损伤小(还是习惯性地偷换概念)。
1:关于手术时长,比非标测RDN手术要长得多;
2:关于造影剂:没有任何证据表明标测RDN手术中造影剂用的更少;
3:关于内膜损伤:这个和能量类型相关,和标测不标测无关;
我们似乎被强制植入了背景假设(少就是好),同理就算标测理论本身先进,也不代表相关产品本身先进,何况“标测理论”和先进性也没什么关系。
其次,标测也不等于精准。
因为我们在各种报道、文献中除了标测这个概念外,似乎没有发现它和精准这个词有必然的关联。冷热点的研究和标测理论,只是研究者为了推动RDN理论发展所提出一厢情愿的美好愿望罢了。
有些人把“标测”、“选择性”、“精准”、“智慧”等词等同,随意替换,随意宣传,岂不知他们说的仅仅是观点,压根不是事实和真相。并不是真正的“聪明”,更像是三岁半的孩子在耍的小聪明。对于某些人提出的“智慧”消融,到底智慧在哪里呢?真的看不出来。
最后问一下:
衡量标测技术的精准性的指标是什么?是厘米,毫米还是money?专家只是不喜欢像泼妇一样争吵,但专家不蠢,他们不会问。但不代表他们大学时代就学习的基础理论都交给了老师,更不代表他们对多年临床实践积累的手术感受和结果观察都视而不见。
5-RDN手术是否必须要有术中即时验证效果?
关于这个疑问,我们团队几年前就提出了。术中的及时血压变化,受很多影响因素,疼痛、麻醉、药物、患者情绪等术中因素影响,无法准确判断,所以严谨的临床研究一般都不看术中血压。
1.RDN手术本身就是一个复杂问题,你不能把术中的即刻血压下降这一指标用来代表RDN手术的成功。
就算是血管造影这种介入基础手术,你真的认为冒个烟,就能即刻了解血管的全部情况了吗?DSA是血管介入检查的金标准,但DSA不是全部,同理,RDN手术术中即时验证效果在当下最多是个美好的愿望,牛顿做不到,标测更做不到,也不能让“标测”在此摇身一变,成为RDN领域的关注焦点和风向标。
2.标测理论宣扬精准消融,但其无法达到更好的血压下降效果,本身更是无法提高RDN手术应答率。
RDN的应答率的概念本身就是某些人定义的,应答率更多是用来解释RDN手术中的“无应答”现象,它本身和患者的精准选择,以及血压的降幅有密切的关系。
医休点评:
至此,所谓的“RDN标测理论”,我们已经进行了深度的剖析,看来看去更像是定制化的理论,专门为某些企业或某款产品量身定制的。
虽然这个观点有点阴谋论的味道,但如果你按时间线梳理后就会发现,标测理论更像是为了某些产品存在即合理的说辞。这套所谓的RDN标测理论,到底是为了产品专门定制的理论还是因为理论带来了产品创新?
这套说辞,浅层次看,做了产品品类区隔—将标测非标测的概念植入大众以此带来产品竞争优势,为某些产品做增加了可信度和说服力,有可能误导市场和患者选择。
深层次看,很多专家对此技术下的患者血压真实下降情况是存在质疑的,长远看对患者是否会造成伤害?对RDN领域甚至医疗行业也会造成伤害呢?不敢细想,细思极恐啊!因此我们有理由推断,当前“RDN标测理论”就是别有用心之人对整个行业撒下的“弥天大谎”。
标测的概论源自心脏电生理,有人把心脏电生理标测的概念直接平移到RDN领域,我们似乎忘记了心脏标测的是什么?肾动脉标测的又是什么?
·测不到:
我们人体的心肌细胞是电传导细胞,具有兴奋性,传导性等特征;而肾动脉内的上皮细胞上都没有,不能传导电信号啊,所以标测什么呢?就是简单的刺激。就算刺激的目标是所谓的交感神经,但隔着复杂的血管内外环境(血流、贴靠、疼痛的应激反应等等),在现有的技术条件下也是无法实现。
·消不准:
射频能量场覆盖损毁直线距离2-6mm及更远的神经、能量场是经容积导体的三维结构,而神经纤维直径仅仅0.3-1.3微米,肾动脉周围交感神经纤维密集分布更是以千计数,不可能精准消融到。又哪里来的智慧?哪里来的精准?
·没意义:
更重要的是,其实连标测的底物都没有——肾动脉周围没有副交感神经分布。
我们的观点
1-肾动脉周围无副交感神经,可以盖棺定论了;解剖学、动物实验和临床实践均有证明,不服气的可以去读一读最新的临床医学研究生教材《神经内分泌学概论》
2-肾动脉周围神经标测无意义,标测理论更像是定制化的理论。
3-“智*消融”、“精*降压”等一系列高级词汇并不能掩饰心虚,大写的SMART不过是小聪明,小写的less更像是能力不足,快要le(i)-(s)si(累死)
以往,我们对RDN标测的理解有可能是研究者对RDN发展的美好愿望和期许;现在看来RDN“标测”这个概念本身是有些问题的,但如果某些别用心人利用,就会造成一系列无法挽回的恶果;
想做到精准标测和能做到精准标测,中间或许隔着一个太平洋,而有的人总想在太平洋里兴风作浪,实际上是在裸泳......
无论是否有副交感神经的存在,我们的落脚点都应该是高血压患者的血压长期达标以及临床获益。
下一篇:《从RDN适应症剖析RDN临床真正的获益真相》,我将从RDN临床试验设计视角为大家揭晓谜题:为什么国家局批准的RDN适应症范围不一致?让你见识见识什么是永不会失败的试验设计方案。
后记:阿尔兹海默症理论被颠覆,误导全球16年
大家还记得阿兹海默症的研究吧?开山论文学术造假,连图片都是PS改的,误导了全球16年。今年7月21日,全球最权威的学术期刊之一《Science》发布了一篇文章-《学术界污点:阿尔茨海默症发病机制流行理论的奠基性论文,涉嫌捏造》
早在一百多年前,人们就发现了阿尔兹海默症,也就是老年痴呆症。但是为啥会发病,科学家们一直都没整明白。直到上个世纪末,一个名叫“淀粉样蛋白假说"的理论(熟悉的配方,熟悉的味道)流行了开来。说是脑组织中一个名叫Aβ寡聚物的玩意,是发病的罪魁祸首。
2006年,美国明尼苏达大学神经学家Sylvain Lesné和他的导师Karen Ashe的论文横空出世,困局才有了些改观。Lesné提出,“Aβ*56损害记忆独立于斑块或神经元损失,并可能导致与阿尔茨海默病相关的认知缺陷。",
这篇论文,不仅提高了“淀粉样蛋白假说”的可靠度,还专门揪出来阿尔兹海默症嫌疑之一的Aβ*56,因此他们一文成名、获奖无数,还成了这领域的奠基者之一!
后来有人追根溯源,发现了2006年那篇“奠基"文章,和他们之后的9篇论文里关于Aβ*56的图像,可能都是PS的。也就是说,这篇开山之作的结论,完全就是瞎掰的。
尴尬的是,2021年底,FDA还不顾反对批准了阿杜那单抗上市,主要用于治疗阿兹海默症(老年痴呆症),而这正是一种靶向淀粉样蛋白的单克隆抗体。
阅读声明:
文章内容仅对RDN领域当前的一些热点话题做学术探讨,无意攻击和隐射任何企业和个人,也无任何商业引导。文章观点仅代表个人对某些学术观点的理解,觉得有道理的可以点赞,也欢迎持不同意见的小伙伴私信交流。
本文2025-01-11 11:40:30发表“医休观点”栏目。
本文链接:https://www.yixiuqixie.com/article/623.html
阅读排行
- 新源脑科学完成数千万元Pre-A轮融资,加速脑功能监测与神经调控产品落地
- 合珀生物完成数百万元天使轮融资,加速3D器官模型研发,助力革新药物研发进程
- 国家药监局关于暂停进口、经营和使用韩国杰希思医疗公司Nd:YAG激光治疗仪的公告
- 加速注射笔产能布局,英捷信医疗顺利完成数千万元A轮融资
- 健适医疗完成2500万美元战略融资,进一步增强企业产品研发能力和发展运营模式
- 靠大单品融资超13亿元,这家关节植入物制造商16年只做一个产品
- IVD新品:万孚、万泰、达安基因、东方生物、雅培等
- 全球唯一,外周支架革新产品在中国获批
- 基于运动想象范式,搭建独特算法,韶脑科技有望将脑卒中康复周期缩短1/3
- Neuraxis旗下康复治疗设备类产品获FDA批准,注册证号为K241533