泰国难治性高血压共识声明:RDN因太贵不推荐?
难治性高血压(RH)包括服用≥3种降压药但血压(BP)未得到控制的高血压患者,或服用≥4种降压药但血压得到控制的高血压患者。
与一般高血压患者相比,RH患者的心血管风险更高。必须进行标准化诊室血压测量、确认医疗依从性、寻找药物或物质引起的血压升高以及门诊或家庭血压监测,以排除假性难治性高血压。应根据临床数据进行适当的进一步调查,以排除高血压的可能继发性原因。
17%的泰国高血压患者服用至少三种降压药物
高血压是泰国心血管疾病(CVD)和死亡的主要危险因素。尽管有许多有效且安全的降压药物,但泰国高血压患者的血压达标率仍然很低。
根据泰国国家健康检查调查(NHES),泰国高血压患者的血压控制率从2014年的61%下降到2020年的48%。泰国的一项全国性研究显示,17%的泰国高血压患者服用至少三种降压药物。
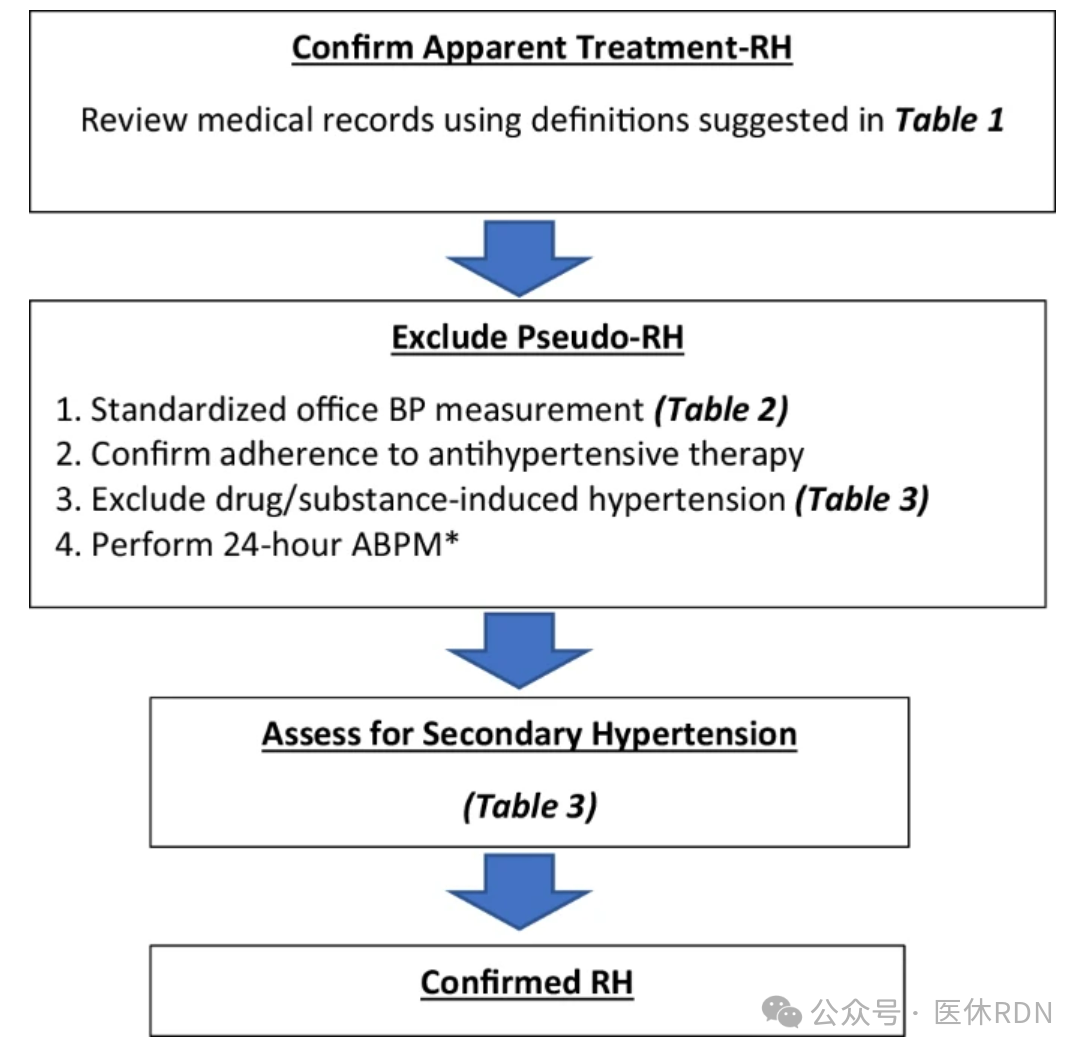
根据诊室血压控制和抗高血压药物数量对高血压进行分类如图1所示。

RH还包括使用≥4种抗高血压药物控制的高血压,即受控RH。RH的诊断需要排除常见的假性阻力原因。因此,术语“表观治疗性RH”用于表示根据所用药物数量和未控制的诊室血压(≥140/90mmHg)诊断为RH的患者,但不能排除假性阻力(表1)。

RH的管理包括加强生活方式干预和调整抗高血压药物治疗方案。生活方式调整的基本方面包括限制钠摄入、控制体重、规律运动和健康睡眠。建议根据现有证据逐步调整降压药物。根据患者的肾功能选择合适的利尿剂。沙库巴曲/缬沙坦可以谨慎地替代之前的肾素-血管紧张素系统阻滞剂,尤其是对于射血分数保留的心力衰竭患者。如果血压仍然得不到控制,应考虑使用RDN治疗。由于RDN治疗是一种侵入性且昂贵的程序,因此应仅在仔细和适当的病例选择后才使用。在现实实践中,RH的管理应根据每个患者的特点进行个性化。

RH的预后和患病率
观察性研究的数据表明,与无RH的高血压患者相比,RH患者发生高血压介导器官损害(HMOD)和心血管及肾脏预后不良的风险更高,这表明RH是一个重大的公共卫生问题。
RH患者血压不受控制,无论是通过动态血压监测还是家庭血压测量确认,都与较高的心血管事件发生率相关,包括中风、冠状动脉疾病、心力衰竭和主动脉夹层。在RH患者中,降低血压与大多数心血管事件风险降低相关,主要是中风和冠心病。
RH的患病率很难量化,因为它取决于临床情况、患者对治疗依从性的定义、血压测量方法和变化,以及代表控制血压的血压目标的定义。
使用<140/90mmHg的血压目标并排除诊室外血压值正常的患者、验证药物依从性并排除继发性高血压,对真实RH的合理估计应为总体高血压人群的5%左右。
泰国从未报道过RH的患病率。在2014年至2015年进行的一项全国性调查中,来自833家医院的65,667名高血压患者中,11,229名患者(17.1%)服用≥3种降压药物在这些人群中,69%的人达到了血压目标(收缩压<140mmHg和舒张压<90mmHg),31%的人没有达到目标。
因此,估计泰国高血压人群中表观治疗性RH应为接受治疗人群的5.3%。有报告估计,在表观治疗性RH患者中,假性RH的患病率为33%至37%。假设泰国人群也是如此。在这种情况下,估计泰国高血压人群的真实RH应在3.4%左右,低于对其他人群的观察性研究进行荟萃分析得出的估值。
马来西亚的数据,由于未控制的高血压而从初级保健诊所转诊的成年人中有24%符合真实RH的标准,这通过动态血压监测得到证实。此外,26.6%的RH患者被定义为难治性高血压,尽管使用至少5种抗高血压药物治疗,血压仍然升高。这表明,在患有未控制高血压的亚洲成年人中,RH的患病率可能很高。
RH的临床因素包括肥胖、过量饮酒、高钠摄入和伴有HMOD的晚期动脉粥样硬化疾病。RH患者的并发症患病率也较高,包括糖尿病、慢性肾病(CKD)、冠心病和中风。
目前尚不清楚RH患者心血管风险的增加是否仅与血压持续升高有关,还是可能与其他特定病理生理因素有关,如肾素-血管紧张素和交感神经系统活性增加、醛固酮增多症和动脉僵硬性增加。数据显示,与无RH的高血压患者相比,降低血压对RH患者心血管风险状况的改善较小,这表明RH的存在也是CVD风险的重要预测因素,而不仅仅是血压水平。
RH患者的诊断检查
对明显接受治疗的RH患者的评估应以排除假性RH为目的,这就要求:
1-标准化诊室血压测量(表2)

2-确认是否坚持服用降压药
3-排除药物或物质引起的RH(表3)

4-24小时动态血压监测数据(如果没有,则使用家庭血压监测)以排除白大褂效应。
确认RH后,需要评估继发性高血压,部分可以通过病史和体格检查来指导(表3)。
RH患者的体格检查需要确定HMOD和可能的继发性病因线索。应仔细测量双臂血压,如表2所述。
眼底镜检查和颈动脉及外周脉搏检查是必要的,如果检测到腹部杂音,则可能提示阻塞性肾动脉疾病。应仔细检查可能提示皮质醇增多症、甲状腺功能亢进、甲状腺功能减退、嗜铬细胞瘤和肢端肥大症的全身表现和特征。在RH的继发性病因中,原发性醛固酮增多症是最常见的病因之一,并且可能没有从最初的病史采集、体格检查和实验室检查中获得提示性线索。
因此,原发性醛固酮增多症经常被误诊,每个RH患者都应通过测量血浆肾素和醛固酮水平来筛查原发性醛固酮增多症。如果怀疑存在继发性高血压的任何原因,应进行具体检查。但是,如果无法进行进一步检查,建议转诊至三级医疗中心。尽管如此,这应该可以确保不会延迟降压治疗方案的强化。
下图显示了建议的RH评估:
生活方式管理
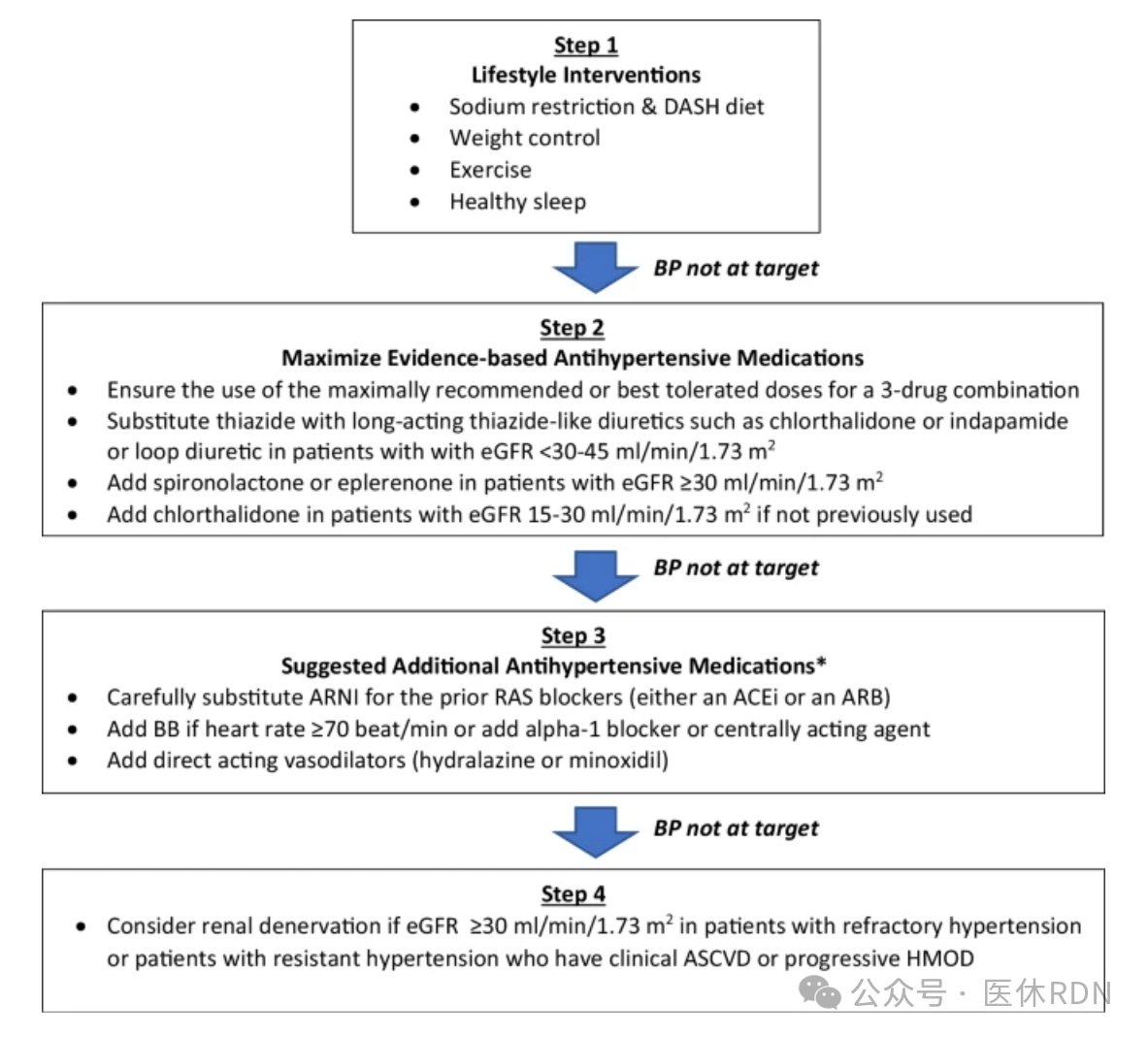
有效治疗RH需要改变生活方式,逐步使用不同作用机制的抗高血压药物,并在必要时考虑基于设备的治疗。下图显示了一个管理RH的建议方式:
非药物和非抗高血压药物治疗
饮食限制钠摄入已被充分证实可以降低血压。此外,高血压患者亚群,如患有CKD和肥胖症的患者,通常对钠摄入更敏感,并且可以通过限制钠摄入来降低血压。
与其他高血压患者相比,RH患者通常因限制钠摄入而获得更大的血压降低,这表明盐敏感性可能在RH的发病机制中起着重要作用。
应建议患者每天摄入少于2克钠(<5克氯化钠),同时遵循停止高血压的饮食方法(DASH)饮食,该饮食富含水果、蔬菜和低脂乳制品。将这两种策略结合起来比单独使用其中一种更有效。
根据最近的一项随机临床试验,饮食控制和运动已被证明能显著降低RH患者的诊室血压和动态血压,该试验还表明该人群中某些CVD生物标志物有所改善。在另一项最近的随机试验中,为期12周的中等强度有氧运动训练计划可以降低RH患者的24小时、白天动态血压和诊室收缩压。
各种非药物干预措施(例如冥想、减压疗法、增加膳食钾以及使用钾代替钠)也已被报道可以降低血压。然而,在RH患者中开展的支持性临床试验的范围和质量不足以推荐这些措施应用于这一特定的高血压患者群体。
通过控制饮食来减轻体重已被证实可以降低高血压患者的血压。然而,这需要在RH患者中得到充分评估。另一方面,尽管许多新的药物辅助减肥方法,如胰高血糖素样肽-1受体激动剂(GLP-1 RA)和钠-葡萄糖协同转运蛋白2(SGLT2)抑制剂,在降低血压方面效果良好,但没有足够的数据推荐RH患者使用这些药物。
减肥手术是降低病态肥胖患者血压和改善代谢危险因素的有效策略。这种治疗是侵入性的,目前没有足够的数据表明其在RH中的作用。
我们建议通过控制饮食和规律运动来减肥,这有利于整体心血管和代谢,并可能降低RH患者的血压。
阻塞性睡眠呼吸暂停(OSA)在RH患者中很常见,尤其是男性患者。据推测RH和OSA有一个共同的机制:醛固酮过量。
有研究支持这一假设,表明螺内酯和依普利酮可以减轻RH患者OSA的严重程度。然而,使用持续气道正压通气(CPAP)治疗OSA只能使RH患者的血压略有下降由于OSA在RH患者中很常见,因此应筛查这些患者是否有OSA的可能性,一旦发现,应使用CPAP治疗。当患者完全坚持使用CPAP(每晚4-8小时)时,CPAP对这些患者的益处更大。
药物治疗
RH的药物治疗基于使用≥3种抗高血压药物。这些药物应包括RAS阻滞剂(ACEi或ARB)、长效钙通道阻滞剂和利尿剂。
对于CKD患者,如果估计肾小球滤过率(eGFR)<30–45ml/min/1.73m2,则考虑将利尿剂转换为袢利尿剂。许多抗高血压药物现在有各种双片或三片组合,可以简化治疗方案。
但为了确保患者接受所有三种药物的最大推荐剂量或最大耐受剂量,必须添加这三种药物的一些单片或双片成分。此外,如果处方利尿剂是噻嗪类,则应将其替换为长效噻嗪类利尿剂,最好是氯噻酮或吲达帕胺。所有这些修改通常会导致处方需要至少两片或三片药丸,而不仅仅是一片组合药丸。
对于RH患者,第四种药物应包括盐皮质激素受体拮抗剂(MRA),具体为螺内酯,这是基于PATHWAY-2临床试验的结果。对于eGFR<45 ml/min/1.73m2且血浆钾>4.5mmol/l的患者,应谨慎使用螺内酯(25-50mg/天)。我们建议仅在RH且eGFR≥30ml/min/1.73m2的患者中添加螺内酯或依普利酮。如果之前未使用过,则应在RH且eGFR为15-30ml/min/1.73 m 2的患者中添加氯噻酮(图3)。
螺内酯具有显著的高钾血症风险,尤其是对于CKD患者,尤其是如果将该药物添加到通常包括RAS阻断剂的治疗方案中。有必要在治疗开始后8周内密切监测血浆钾和肾功能。并非所有患者都能很好地耐受螺内酯,因为它具有抗雄激素副作用,导致男性乳房发育、乳房触痛和性无能,以及其孕激素作用,导致女性月经不调。
替代药物是高剂量的阿米洛利(每天10-20毫克),其效果与螺内酯(每天25-50毫克)一样好。但是,泰国市场上没有这种药物。如果不能耐受或禁忌使用螺内酯,可以考虑使用氯噻酮,即使对于eGFR≥30 ml/min/1.73m2的患者、但以前使用的利尿剂必须先停用。
长效噻嗪类利尿剂氯噻酮的疗效优于氢氯噻嗪。有报道显示,对于使用多种药物联合治疗但血压未得到控制的患者,用氯噻酮替代氢氯噻嗪可进一步降低血压,提高总体控制率。此外,有报道显示,对于血压控制不佳的晚期CKD患者,尽管平均(±SD)服用3.4(±1.4)种降压药物,但每天服用12.5-50mg氯噻酮仍可改善血压控制。
沙库巴曲缬沙坦是一种首创的双重作用分子血管紧张素受体脑啡肽酶抑制剂(ARNI),最近已在泰国获批用于治疗高血压。一项双盲随机对照试验表明,对于患有收缩期高血压和动脉僵硬(脉压>60mmHg)的老年患者,沙库巴曲缬沙坦在降低诊室和动态中心主动脉和肱动脉血压方面优于奥美沙坦。
一项对6,028名参与者的11项随机临床试验的荟萃分析表明,沙库巴曲缬沙坦在治疗高血压方面优于ARB。
协同作用机制可以解释MRA-RH患者收缩压降低幅度更大:螺内酯针对钠和水潴留,而脑啡肽酶抑制针对利钠肽。沙库巴曲/缬沙坦也比ARB更能显著降低动脉僵硬程度,这表明对RH患者更有益。
脑啡肽酶抑制依赖于生物活性利钠肽及其与颗粒鸟苷酸环化酶/环鸟苷酸单磷酸偶联受体的结合。这会诱导血管舒张、降低血管僵硬性、减少氧化应激并诱导利尿和排钠。缬沙坦和沙库巴曲的组合还可以减少自由基,降低肿瘤坏死因子-α和促炎细胞因子的水平,这些细胞因子会导致肾素-血管紧张素-醛固酮系统和交感神经系统过度活跃、纤维化、血管和微血管功能障碍以及左心室舒张功能障碍。从临床角度来看,ARNI应该对RH患者有帮助,尤其是HFpEF患者。
如果患者需要从ACEI或ARB换成ARNI,我们建议在开始服用ARNI前至少停用ACEI36小时,以防止血管性水肿。但停用ARB后,可以立即开始服用ARNI。
如果服用螺内酯或氯噻酮后血压仍未得到控制,或者无法耐受这些药物,则在此步骤中,除ARNI外,其他替代治疗方法包括β受体阻滞剂或联合α-β受体阻滞剂(卡维地洛)、缓释多沙唑嗪(4-8毫克/天)或中枢作用药物,如可乐定或甲基多巴。选择取决于临床情况、药物可用性和医生偏好。
如果血压仍未得到控制,应添加直接血管扩张剂,如肼屈嗪或米诺地尔。它们可能导致液体滞留和反射性心动过速,因此应仅在临床指征时使用。米诺地尔还可能导致多毛症。
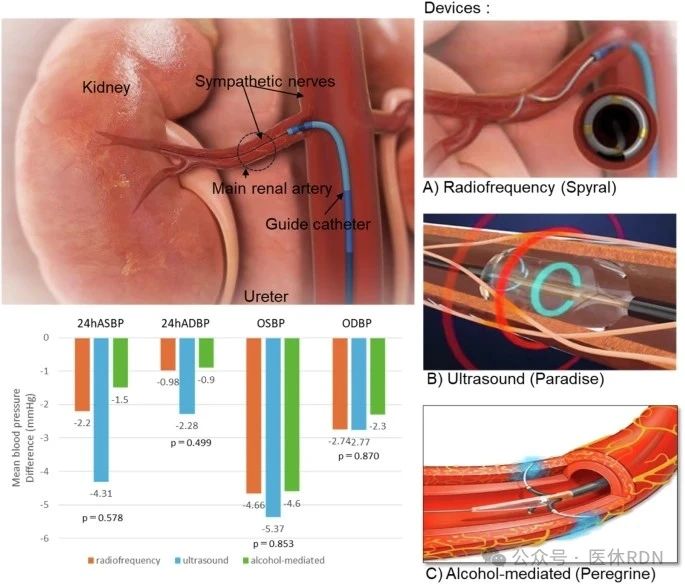
基于器械的治疗
少数RH患者尽管用药充足、依从性良好,但高血压仍未得到控制。这些患者中有些可能对各种降压药物产生不良反应,并且药物无法增加至所需的最大剂量。在这种情况下,有必要考虑基于设备的治疗。已广泛证实对RH有效的基于设备的治疗是基于导管的肾去神经支配(RDN)治疗,具有24小时降压和长期持久性。
迄今为止,许多临床试验已经证明,RDN可以降低RH患者甚至难治性高血压患者的血压。然而,RDN后血压降低情况在患者之间可能有所不同。由于RDN是一种侵入性且昂贵的治疗方法,我们建议仅在仔细和适当的患者选择后才使用RDN,正如泰国高血压协会最近的一份声明中所指出的那样。
原文:https://doi.org/10.1038/s41440-024-01785-6
【免责声明】
本公众号注明原创的内容权利属于本服务或本服务权利人所有,未经本服务或本服务权利人授权,任何人不得擅自使用(包括但不限于复制、传播、展示、镜像、上载、下载、转载、摘编等)或许可他人使用上述知识产权的。已经本服务或本服务权利人授权使用作品的,应在授权范围内使用,并注明作者来源。否则,将依法追究其法律责任。
本公众号标注为转载的部分内容来自互联网,版权归原作者所有,仅供学习参考之用,禁止用于商业用途,如无意中侵犯了哪个媒体、公司、企业或个人等的知识产权,请联系删除。
小编最近解散了大部分不活跃的社群,重新整理了一些高质量的社群。看清楚了:分享此推文到朋友圈后后续申请(需要是相关领域人员)
社群1:医休RDN&PADN交流群,尚有空位,限细分领域人员;
社群2:医休·器械研发工程师吹牛群,尚有空位,限量器械研发工程师,需验证;
社群3:医休·器械产业交流群,尚有空位,医疗器械产业从业人员,需验证;
社群4:求职招聘-医疗圈群1,尚有空位,医疗器械招聘求职者;
社群5:医休·血管介入渠道交流2群,尚有空位,限血管介入领域器械销售及渠道商;
社群6:介入偷菜小分队2群,尚有空位,限血管介入领域临床医生,不要重复进群。
社群7:医休·器械研发供应链2群,尚有空位,限制上游材料设备供应商和企业采购及研发人员,不要重复进群。
社群8:医休·研发创新扩大群(邀请制),限有创新转化需求的临床医生和业务对接能力的研发、投资人、注册服务等人员。定期清理,禁止白嫖。
欢迎加医休哥微信交流探讨,请备注单位+姓名
 加入“医休器械研究院”知识星球,超2800份医疗研发、注册、市场资料
加入“医休器械研究院”知识星球,超2800份医疗研发、注册、市场资料

本文2024-07-20 11:29:51发表“医休观点”栏目。
本文链接:https://www.yixiuqixie.com/article/150.html
阅读排行
- 手慢无!10款已上市密网支架·最全参数对比
- 新源脑科学完成数千万元Pre-A轮融资,加速脑功能监测与神经调控产品落地
- 合珀生物完成数百万元天使轮融资,加速3D器官模型研发,助力革新药物研发进程
- 国家药监局关于暂停进口、经营和使用韩国杰希思医疗公司Nd:YAG激光治疗仪的公告
- 加速注射笔产能布局,英捷信医疗顺利完成数千万元A轮融资
- 健适医疗完成2500万美元战略融资,进一步增强企业产品研发能力和发展运营模式
- 靠大单品融资超13亿元,这家关节植入物制造商16年只做一个产品
- IVD新品:万孚、万泰、达安基因、东方生物、雅培等
- 广州某院长“被下架”(还未过试用期)
- 基于运动想象范式,搭建独特算法,韶脑科技有望将脑卒中康复周期缩短1/3